Sie finden hier eine Kurzbeschreibung unserer häufigsten Krankheitsbilder
Anorektale Malformationen
Als anorektale Malformationen bezeichnet man die angeborenen Fehlbildungen des Afters (Anus) und des Enddarmes (Rektum). Dieser Überbegrifft fasst unterschiedlichste Fehlbildungen zusammen, die von einer Normvariante, also einem nicht behandlungspflichtigen Befund, bis hin zu einer schweren Fehl- und Unterentwicklung des Anorektums reichen können. Häufig zeigt sich ein Abbruch des Analkanals mit Ausbildung einer Verbindung zur Haut bzw. zu anderen Organen (Fistel). Aufgrund der unterschiedlichen Anatomie der Beckenorgane von Mädchen und Jungen unterscheiden sich auch die Einteilung und Ausprägung. So finden sich beim Jungen in den höheren Graden typischerweise Verbindungen zum Harntrakt. Die Höhe der Fistel und der Ausprägung lässt schon erste Prognosen zu einer Kontinenz des Kindes im weiteren Verlauf zu.
Diagnostik- und Therapiekonzept
In den meisten Fällen fällt bereits unmittelbar nach der Geburt eine fehlende anale Öffnung oder eine atypische Lage des Anus auf. Neben der klinischen Untersuchung ist es vor allem von Bedeutung, wie weit der blind endende Darm von der Haut entfernt ist und ob und wo eine Fistel zum Harntrakt vorhanden ist. Abhängig vom klinischen Befund wird eine Ultraschall- und/oder Röntgenuntersuchung des Beckens, ggf. mit Kontrastmittel, durchgeführt. Weiterhin werden weitere angeborene Fehlbildungen, beispielsweise an Herz, Nieren und Steißbein, durch Sonographie und Röntgendarstellung abgeklärt, da diese häufig gemeinsam auftreten können.
Abhängig davon, wie hoch das Rektum liegt und wie hoch eine Fistel mündet, wird über die operative Therapie entschieden. Bei Vorliegen einer Fistel zur Haut kann diese in vielen Fällen gedehnt werden, um ein eigenständiges Absetzen von Stuhl zu erlauben. Wenn keine ausreichend große Fistelverbindung zur Haut vorliegt, muss jedoch ein künstlicher Darmausgang in den ersten 2 Lebenstagen angelegt werden, um den Stuhltransport sicherzustellen.
Die eigentliche Korrektur des Anus mit Verschluss der Fistel führen wir im 3. - 6. Lebensmonat durch. Hierbei wird der blind endende Darm vom Gesäß aus dargestellt, ausgelöst, eröffnet und als neue Darmöffnung in der Mitte des Schließmuskelapparates eingenäht. Wenn ein künstlicher Darmausgang angelegt wurde, kann dieser meist 3 Monate nach der Durchzugsoperation zurückverlagert werden.
Nachsorge
Die Nachsorge bei anorektalen Malformationen ist entscheidend für den Erfolg der Operation. In der Regel sind regelmäßige Dehnungen des neuen Darmausgangs über mehrere Monate notwendig, damit dieser ausreichend weit bleibt. Regelmäßige Termine in unserer kinderchirurgischen Sprechstunde und bei Begleitfehlbildungen in Kooperation mit den Kolleg:innen der Gastroenterologie und des Sozialpädiatrischen Zentrums unseres Hauses werden mit Ihnen abgesprochen.
Analfisteln, -abszesse und -fissuren
Erworbene koloproktologische Erkrankungen sind im Säuglingsalter überwiegend sporadisch. Bei Jugendlichen treten sie vor allem im Rahmen von chronisch-entzündlichen Darmerkrankungen (Morbus Crohn, Colitis ulcerosa) auf. Hierzu zählen
- Abszesse. Bei den abgekapselten Eiterverhalten handelt es sich häufig um eine superinfizierte Windeldermatitis im Säuglingsalter. Klinisch zeigt sich eine Rötung, Schwellung, Druckschmerzhaftigkeit und Induration. Selten besteht Fieber. Häufig liegen diese Verhalte direkt unter der Haut, können aber auch am Enddarm entlangziehen und schwerwiegende Komplikationen verursachen.
- Fisteln. Als schmale Verbindungen zwischen dem Enddarm und der Haut können hier chronische Entzündungen durch den austretenden Stuhlgang entstehen. Es kommt zur Ausbreitung von Eiter und Entzündungszellen in den Schließmuskel, sodass sich immer wiederkehrende Analabszesse bilden.
- Fissuren. Es kommt zu schmerzhaften, blutenden Einrissen in Haut und Schleimhaut des Analkanals, die längerfristig zum Stuhlverhalt durch Vermeidungsverhalten der betroffenen Patiente:innen führen. Dadurch wird die Verstopfung verstärkt, die oft auch der Auslöser ist. In der Regel besteht zudem ein erhöhter Sphinktertonus.
- Prolaps. Durch erhöhten Druck im Rahmen einer chronischen Verstopfung oder häufigen Toilettengängen bei Durchfall kommt es zum Austritt von analer und rektaler Schleimhaut durch den Analkanal nach außen. Es besteht eine Assoziation zur Zystischen Fibrose.
Diagnostik- und Therapiekonzept
Fast immer kann direkt in der klinischen Untersuchung die Diagnose gestellt werden. Nur selten sind zur genauen Abgrenzung der Befunde eine Untersuchung in Narkose mit Rektoskopie notwendig. Abhängig vom Krankheitsbild wird dann
- bei Abszessen in einer Operation der Verhalt eröffnet, gespült und eine offene Wundbehandlung eingeleitet. Die Wunde heilt dann unter täglichen Spülungen über mehrere Tage hinweg ab (siehe dazu Abszesse). Bei kleinen Befunden, die sich zum Beispiel auch bereits entleert haben, können diese ohne Operation mit Sitzbädern und Antibiotika behandelt werden.
- bei Fisteln in einer Operation der Gang aufgesucht und dargestellt. Je nach Lage und Größe der Fistel kann diese entweder direkt entfernt werden oder es erfolgt die Einlage eines Loops.
- bei Fissuren eine primär konservative Therapie mit Sitzbädern und stuhlregulierenden Medikamenten eingeleitet. Nur in seltenen Fällen ist die operative Sanierung nötig.
- beim Prolaps eine Reposition durchgeführt. Nur beim häufigen Wiederauftreten des Krankheitsbildes ist eine operative Fixierung des Enddarms notwendig. Ansonsten ist die Einnahme von stuhlregulierenden Medikamenten oft völlig ausreichend.
Entsprechend der Diagnose erfolgt dann ggf. auch die Einleitung der Abklärung weiterer Krankheitsbilder (chronisch-entzündliche Darmerkrankungen, Immundefekte, zystische Fibrose) in Zusammenarbeit mit der Kinder- und Jugendklinik vor Ort.
Nachsorge
Je nach dem Krankheitsbild werden Sie ausführlich über die Wundbehandlung zuhause informiert. In regelmäßigen Verlaufskontrollen in unserer kinderchirurgischen Sprechstunde begleiten wir den Heilungsverlauf und sind für Ihre Fragen da.
Appendizitis
Bei einer Blinddarmentzündung (Appendizitis) handelt es sich um eine Entzündung des Wurmfortsatzes (Appendix). Durch Verlegung (geschwollene Lymphknoten, Kotsteine) bilden sich bei diesem Krankheitsbild vermehrt Bakterien in der Appendix, sodass es zur Schwellung und Entzündung des Gewebes kommt. Im schlimmsten Fall ist die Entzündung bei Diagnose schon so weit fortgeschritten, dass ein Durchbruch (Perforation) stattgefunden hat. Die Appendizitis gehört zu den häufigsten kinderchirurgischen Krankheitsbildern und betrifft alle Altersklassen. Besonders häufig tritt sie im Alter von 10 - 18 Jahren auf. Das Leitsymptom der akuten Appendizitis sind Schmerzen im rechten Unterbauch, die meist im Bereich des Bauchnabels beginnen und im Verlauf in den rechten Unterbauch wandern. Zudem kann es zu Übelkeit, Erbrechen sowie Appetitlosigkeit, Stuhlverhalt und Fieber kommen. Vor allem Kleinkinder zeigen allerdings häufig geringere oder untypische Symptome.
Diagnostik- und Therapiekonzept
Die Diagnose wird in Zusammenschau der Anamnese und klinischen Untersuchung, der Entzündungswerte im Blut und der Darstellung der Appendix im Ultraschall gestellt. Bei Bestätigung einer akuten Appendizitis wird die notfallmäßige operative Entfernung des Wurmfortsatzes durchgeführt. Bei mildem oder unklarem Befund mit Verdacht auf eine Blinddarmentzündung erfolgt zunächst eine stationäre Aufnahme zur konservativen Therapie (Beobachtung, Nahrungskarenz, ggf. antibakterielle Therapie).
Die Entfernung des Wurmfortsatzes (Appendektomie) wird minimal-invasiv in „Schlüssellochtechnik“ (Laparoskopie) durchgeführt. Bei der Bauchspiegelung wird über einen kleinen Schnitt am Bauchnabel eine Arbeitshülse (Trokar) in die Bauchhöhle eingebracht, die Bauchhöhle mit Gas aufgeblasen und eine Kamera eingebracht. Über weitere Arbeitshülsen im linken und rechten Unterbauch können weitere Arbeitsinstrumente in die Bauchhöhle eingebracht werden. Stellt sich der Blinddarm während der Operation stark entzündet oder perforiert dar, wird eine antibakterielle Therapie begonnen und für einige Tage fortgeführt.
Nachsorge
- Eine spezielle kinderchirurgische Nachsorge ist zunächst nicht nötig.
- Wir verwenden für die Hautnähte ausschließlich selbstauflösendes Fadenmaterial, sodass ein Fadenzug entfällt.
- Eine Wundkontrolle sollte durch Ihren Kinderarzt bzw. einweisenden Arzt im Verlauf von 5 Tagen nach Entlassung erfolgen.
- Pflaster sollten nach 2 Tagen gewechselt werden. Die Klemmpflaster direkt an der Wunde sollten für mind. 7 Tage belassen werden.
- Duschen ist ab dem 5. postoperativen Tag erlaubt.
- Sollten Fragen zur Operation oder Beschwerden auftreten, können Sie jederzeit einen Termin in unserer kinderchirurgischen Allgemeinsprechstunde vereinbaren (Terminvereinbarung über unser Sekretariat unter der Telefonnummer 09131 – 85 32923 oder per Mail unter kinderchirurgie@uk-erlangen.de).
Atherom
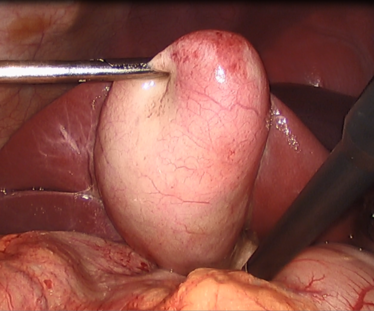
Atherome sind gutartige Weichteiltumoren der Haut und Unterhaut. Man unterscheidet "echte" Atherome (= Epidermoidzysten) von "falschen" Atheromen (= Talgretentionszysten). In beiden Fällen liegen echte Zysten mit unterschiedlichem Inhalt vor, die nach einer Operation oder nach einem Trauma, aber auch ohne jeden auslösenden Grund entstehen können. Typische Entstehungsorte sind das Gesicht (vor allem an der Schläfe), hinter den Ohren, der Hals und der Rücken. Sie können sich entzünden und dadurch Probleme bereiten – normalerweise verlaufen sie unkompliziert und können problemlos entfernt werden.
Diagnostik- und Therapiekonzept
Klinisch zeigt sich eine runde, prallelastische, schmerzlose Schwellung, die eine Größe von bis zu 2cm im Durchmesser haben kann. Bei der typischen Klinik bestätigen wir die Diagnose mit einem Ultraschall.
Eine Operation ist nicht zwingend erforderlich, zur absoluten Sicherung der Diagnose muss sie aber durchgeführt werden. Oft zeigt sich aber ein relevantes Größenwachstum oder eine störende Lokalisation, sodass wir die operative Entfernung empfehlen. Hierbei entfernen wir die Zyste nach einem kleinen Hautschnitt im Gesamten. Die Operation kann in der Regel ambulant durchgeführt werden. Nachdem Ihr Kind sich von der Narkose erholt hat, etwas gegessen hat und unauffällige Werte in der Überwachung zeigt, ist eine Entlassung noch am Operationstag möglich. Nur bei Besonderheiten im Einzelfall oder bei Kindern im ersten Lebensjahr ist eine Überwachung über 1-2 Nächte notwendig.
Nachsorge
- Eine spezielle kinderchirurgische Nachsorge ist zunächst nicht nötig.
- Wir verwenden für die Hautnähte ausschließlich selbstauflösendes Fadenmaterial, sodass ein Fadenzug entfällt.
- Eine Wundkontrolle sollte durch Ihren Kinderarzt bzw. einweisenden Arzt im Verlauf von 5 Tagen nach Entlassung erfolgen.
- Pflaster sollten nach 2 Tagen gewechselt werden. Die Klemmpflaster direkt an der Wunde sollten für mind. 7 Tage belassen werden.
- Duschen ist ab dem 5. postoperativen Tag erlaubt.
- Sollten Fragen zur Operation oder Beschwerden auftreten, können Sie jederzeit einen Termin in unserer kinderchirurgischen Allgemeinsprechstunde vereinbaren (Terminvereinbarung über unser Sekretariat unter der Telefonnummer 09131 – 85 32923 oder per Mail unter kinderchirurgie@uk-erlangen.de).
Bauchspeicheldrüsen-Erkrankungen
Operationswürdige Erkrankungen der Bauchspeicheldrüse (Pancreas) im Kindes- und Jugendalter sind äußerst selten. Auftreten können beispielsweise gutartige Tumoren, wie der solid pseudopapilläre Pancreastumor (sog. Frantz-Tumor). An körperlichen Beschwerden kann der Tumor unspezifische Symptome wie Übelkeit nach dem Essen hervorrufen. Aufgrund des langsam fortschreitenden Tumorwachstums mit der Gefahr von Einwachsen in benachbarte Gefäße und einer damit verbundenen Streuung von Tumorzellen ist die operative Entfernung des Tumors angezeigt.
Diagnostik- und Therapiekonzept
Bereits per Ultraschalluntersuchung, die bei der Abklärung von unklaren Bauchbeschwerden zum Einsatz kommt, kann sich der Verdacht auf einen Tumor der Bauchspeicheldrüse ergeben. In diesem Fall wird ergänzend eine Schnittbildgebung (MRT) veranlasst und es erfolgt eine gemeinsame Befundbesprechung mit allen beteiligten Fachabteilungen in der Konferenz für kindliche Tumore, wo das weitere Vorgehen festgelegt wird. Je nach Verdachtsdiagnose kann eine computertomographisch gestützte Biopsie zur Diagnosesicherung durchgeführt werden. Besteht kein Zweifel an der Diagnose Frantz-Tumor kann ggf. auf die Biopsie verzichtet und die operative Tumorentfernung geplant werden.
Operationen an der Bauchspeicheldrüse führen wir in Kooperation mit den Kolleg:innen der Chirurgischen Klinik durch. Das operative Vorgehen richtet sich nach der genauen Lage des Tumors. Bei Tumoren in der Pancreasschwanzregion ist die Tumorentfernung mittels Robotertechnik (DaVinci) möglich, während bei Tumoren in der Pancreaskopfregion eine offene Bauchoperation erforderlich ist. Das genaue Vefahren richtet sich nach dem individuellen Fall und wird im Vorfeld ausführlich mit Ihnen besprochen. Bei korrekter Therapie hat der Frantz-Tumor eine ausgezeichnete Prognose.
Nachsorge
Vor, während und nach einer Operation begleiten wir unsere Patient:innen in unserer kinderchirurgischen Sprechstunde sowie in Kooperation mit den Kolleg:innen der Chirurgischen Klinik in der Pancreassprechstunde, wo die Behandlung individuell abgestimmt und fortlaufend angepasst wird.
Bauchwandbrüche
Bauchwandbrüche sind Lücken in der Bauchwandfaszie, durch die sich Darm oder das große Bauchnetz drücken können. Diese können an verschiedenen Stellen in der Darmwand auftreten, am häufigsten ist jedoch der Nabelbruch. Kinder werden während der Schwangerschaft über die Gefäße der Nabelschnur versorgt, die über eine Muskellücke in den kindlichen Körper ziehen. Normalerweise verschließt sich diese Muskellücke kurz nach der Geburt und dem Abtrocknen der Nabelschnur. Bei etwa 1/5 der Kinder bleibt diese offen bestehen. Wenn die Bauchwandbrüche oberhalb des Nabels in der Mittellinie der Bauchmuskulatur auftreten, werden sie epigastrische Hernien genannt. Erst wenn sich Darm oder Bauchnetz hindurchdrücken oder einklemmen, kann es zu Schmerzen kommen und eine operative Therapie wird notwendig.
Diagnostik- und Therapiekonzept
Es zeigt sich das klassische klinische Bild einer Vorwölbung am Nabel oder darüber, die beim Schreien oder Pressen größer werden kann. Die Vorwölbung lässt sich meist problemlos wieder zurückdrücken. Selten treten Schmerzen auf. Nur ganz selten ist also zur Diagnosestellung eine Ultraschalluntersuchung notwendig.
Ein Nabelbruch ist meistens ungefährlich und bildet sich bis zum Vorschulalter von selbst zurück. Epigastrische Hernien verschließen sich nicht spontan und sollten insbesondere bei Schmerzen operativ versorgt werden. Hier besteht die Gefahr einer Einklemmung der Darm- oder Fettanteile, die dann entsprechend nicht ausreichend mit Blut versorgt werden. In beiden Fällen kann das meist durch einen kleinen Schnitt oberhalb des Nabels gelöst werden, sodass die Narben ganz unauffällig werden. Die Operation kann in der Regel ambulant durchgeführt werden. Nachdem Ihr Kind sich von der Narkose erholt hat, etwas gegessen hat und unauffällige Werte in der Überwachung zeigt, ist eine Entlassung noch am Operationstag möglich. Nur bei Besonderheiten im Einzelfall oder bei Kindern im ersten Lebensjahr ist eine Überwachung über 1-2 Nächte notwendig.
Nachsorge
- Eine spezielle kinderchirurgische Nachsorge ist zunächst nicht nötig.
- Wir verwenden für die Hautnähte ausschließlich selbstauflösendes Fadenmaterial, sodass ein Fadenzug entfällt.
- Eine Wundkontrolle sollte durch Ihren Kinderarzt bzw. einweisenden Arzt im Verlauf von 5 Tagen nach Entlassung erfolgen.
- Pflaster sollten nach 2 Tagen gewechselt werden. Die Klemmpflaster direkt an der Wunde sollten für mind. 7 Tage belassen werden.
- Duschen ist ab dem 5. postoperativen Tag erlaubt.
- Sollten Fragen zur Operation oder Beschwerden auftreten, können Sie jederzeit einen Termin in unserer kinderchirurgischen Allgemeinsprechstunde vereinbaren (Terminvereinbarung über unser Sekretariat unter der Telefonnummer 09131 – 85 32923 oder per Mail unter kinderchirurgie@uk-erlangen.de).
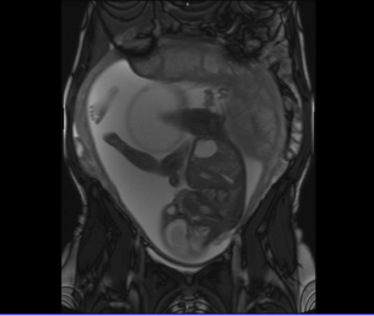
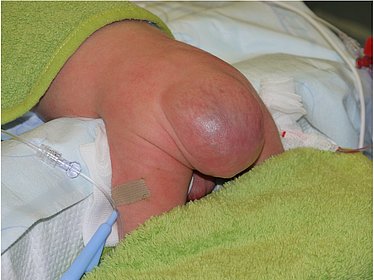
Bauchwanddefekte: Omphalozele/Gastroschisis
Bei den angeborenen Bauchwanddefekten (Gastroschisis und Omphalocele) verschließt sich während der Schwangerschaft die Bauchwand nicht vollständig. Durch die entstandene Lücke treten innere Bauchorgane (z.B. Darm, Leber) nach außen. Diese sind bei der Omphalocele von der Nabelschnur (Bruchsack) bedeckt und damit vor dem Fruchtwasser geschützt, bei der Gastroschisis fehlt diese Bedeckung. Ein angeborener Bauchwanddefekt kommt bei etwa 3 von 10000 Neugeborenen vor. Bei Kindern mit Omphalocele sind weitere Fehlbildungen (z.B. Herz, Nieren, Darm) häufig, bei der Gastroschisis kommen weitere Fehlbildungen nur selten vor und betreffen meist den Darm.
Diagnostik- und Therapiekonzept
Meistens werden angeborene Bauchwanddefekte bereits während der Schwangerschaft im Rahmen der Vorsorge-Ultraschalluntersuchungen entdeckt. In diesem Rahmen erfolgen bereits Beratungsgespräche mit den werdenden Eltern und jeweils einem Vertreter der Kinderchirurgie und der Neugeborenen-Intensivstation.
Bei der Geburt des Kindes wird noch im Kreissaal die untere Körperhälfte von einem sterilen Plastiksack bedeckt, um die außerhalb der Bauchhöhle liegenden Organe vor Austrocknen und einer Keimbesiedelung zu schützen. Neben einer Magensonde wird ein venöser Zugang gelegt, um dem Kind Flüssigkeit und Antibiotika geben zu können. Nach Stabilisierung des Neugeborenen erfolgt oft noch am Tag der Geburt die operative Versorgung.
Prinzipiell gibt es zwei verschiedene Therapiemöglichkeiten von angeborenen Bauchwanddefekten: der primäre Verschluss und der verzögerte Bauchdeckenverschluss.
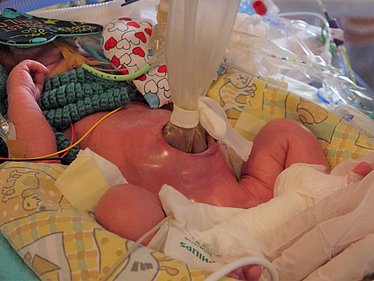
Wenn ein sofortiger Verschluss des Defekts möglich ist, werden die vorgefallenen Organe in die Bauchhöhle zurückverlagert und der Defekt in der Bauchwand direkt mit Nähten verschlossen. Bei der Omphalocele wird hierfür zunächst der Omphalocelensack (Bruchsack) abgetragen.
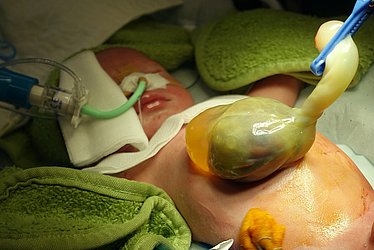
Oftmals kann ein direkter Verschluss nicht durchgeführt werden, da die Bauchhöhle zu klein ist, um die vorgefallenen Organe aufzunehmen, und das Risiko für einen zu hohen Druck in der Bauchhöhle zu groß ist. In diesem Fall werden die vorgefallenen Organe in einen sterilen Plastiksack („Silo“) gelegt und die Öffnung des Sacks an der Bauchwand fixiert. Der Sack wird dann über dem Bettchen des Kindes befestigt. In den darauffolgenden Tagen rutschen die Organe durch die Schwerkraft langsam in die Bauchhöhle zurück, die dadurch mechanisch gedehnt wird. Erst dann kann der Defekt operativ verschlossen werden.
In einigen Fällen ist bei einem zu großen Defekt die Einlage einer Gewebeersatzmembran („Patch“) notwendig, um einen Verschluss zu erzielen.
Nachsorge
Nach dem Verschluss dauert es oft noch einige Tage bis Wochen, bis der Darm seine normale Tätigkeit wieder aufnimmt und das Kind normal ernährt werden kann. Solange ist eine Ernährung über die Vene nötig. Das Kind wird in dieser Zeit auf unserer Neugeborenen-Intensivstation betreut. Nach der Entlassung werden die Kinder primär durch den niedergelassenen Kinderarzt betreut. Zudem erfolgen begleitend regelmäßige Vorstellungen in unserer kinderchirurgischen Sprechstunde.
Chronisch entzündliche Darmerkrankungen
Der Überbegriff umfasst Morbus Crohn, Colitis ulcerosa und die Colitis indeterminata. In allen Fällen handelt es sich um eine Entzündung der Darmschleimhaut mit unterschiedlichen Charakteristika, die in Schüben verläuft und ohne Therapie zum unwiderruflichen Verlust von Darmzellen führt. Morbus Crohn kann dabei den gesamten Magen-Darm-Trakt diskontinuierlich und häufig zunächst das terminale Ileum befallen, während die Colitis ulcerosa immer vom Rektum ausgeht, kontinuierliche Entzündungen aufweist und nur den Dickdarm betrifft. Vor allem beim Morbus Crohn gibt es weitere assoziierte Krankheitsbilder, die nicht primär den Magen-Darm-Trakt betreffen (extraintestinale Manifestationen, z.B. Haut, Augen, Muskeln, Skelett). Die Ursache ist bis heute nicht vollständig geklärt: man geht von einem Zusammenspiel von genetischen Faktoren, einer überschießenden Immunantwort und dem Einfluss von verschiedenen Umweltfaktoren aus.
Diagnostik- und Therapiekonzept
Die Diagnosestellung und primäre, konservative Therapie chronisch entzündlicher Darmerkrankungen ist den Kolleg:innen der pädiatrischen Gastroenterologie vorbehalten. Patient:innen stellen sich meist mit anhaltenden Durchfällen, chronischen Bauchschmerzen, Abgeschlagenheit und Gewichtsabnahme vor. In allen Fällen ist eine frühe Diagnosestellung und Therapiebeginn zur Regulation des Immunsystems entscheidend. Eine chirurgische Therapie wird dabei nur sehr zurückhaltend eingesetzt, denn die Resektion von Darmanteilen kann die Krankheiten meist nicht vollständig heilen.
Es kann zu zwei Komplikationen im konservativen Therapieverlauf kommen, bei denen kinderchirurgischer Handlungsbedarf besteht: chronische, therapie-refraktäre Verläufe mit der Ausbildung von intraabdominellen Abszessen, Verbindungen zwischen zwei Darmschlingen (Fisteln), Darmengstellen (Stenosen), Blutungen oder Darmdurchbrüchen (Perforationen) und die Ausbildung von Abszessen/Fisteln der Haut, vor allem perianal. Jeder Patient:in wird ausführlich und interdisziplinär in unserer kinderchirurgisch-gastroenterologischen Fallkonferenz besprochen und gemeinsam ein optimales Behandlungskonzept festgelegt.
Nachsorge
Entsprechend der Diagnostik und Therapie erfolgt die Nachsorge in Zusammenarbeit mit den Kolleg:innen der pädiatrischen Gastroenterologie. In gemeinsamen Sprechstunden-Terminen werden Ihre prä- und postoperativen Fragen geklärt und der Therapieverlauf gemeinsam gestaltet.
Darmatresien
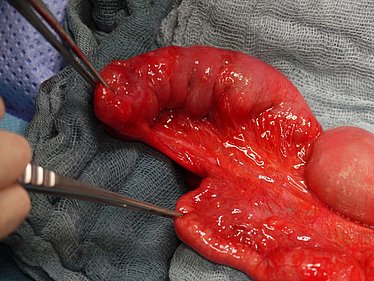
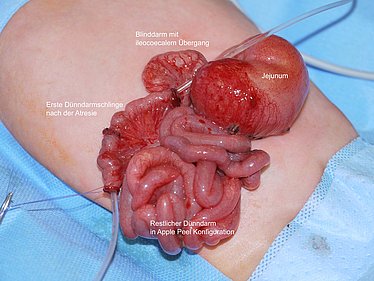
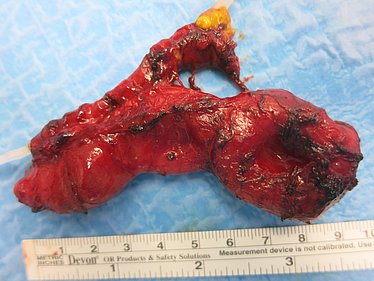
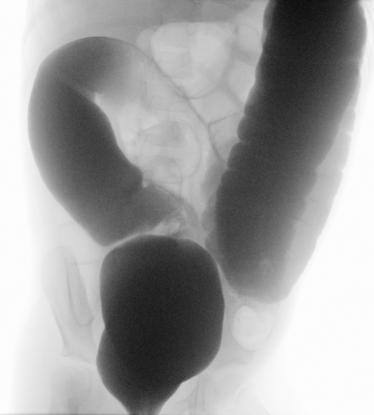
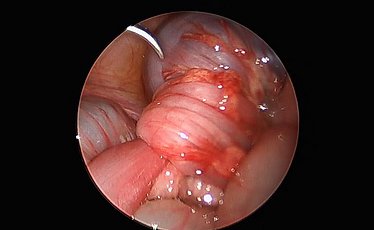
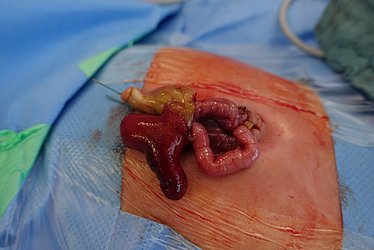
Atresien ist angeborene Abbrüche im Verlauf des Magen-Darm-Trakts. Es kommt zum Aufstau des Nahrungs- und Darmsekrets und ggf. zu einer reduzierten Ausbildung des folgenden, abgeschnittenen Darms. Häufig wird die Anlagestörung schon sonographisch vor der Geburt im Rahmen der Vorsorgeuntersuchungen festgestellt. Nach der Geburt sind dann der Transport der Nahrung und die normale Ausscheidung nicht möglich: es kann zum häufigen Erbrechen kommen und der Mekoniumabgang bleibt aus. Es gibt verschiedene Formen: der Verschluss des Lumens kann durch ein Web (Schleimhautfalte) verursacht sein, kann vollständig auftreten oder auch das Mesenterium, die Aufhängung und Gefäßversorgung des Darms, betreffen. In manchen Fällen zeigt sich nicht nur ein Abbruch, sondern mehrere Atresien. Eine schwerwiegende Sonderform ist die Apple-Peel-Atresie, bei der sich in sehr kurzem Abstand zum Magen eine Atresie ausbildet, die die restliche Gefäßversorgung und Anordnung des Darms verändert, wie auf dem Foto gezeigt. Symptomatik und Therapie unterscheiden sich hierbei aber kaum.
Diagnostik- und Therapiekonzept
Sollte während der Schwangerschaft die Verdachtsdiagnose bereits gestellt worden sein, erfolgen ausführliche Gespräche mit Ihnen und den Kolleg:innen der Neugeborenen-Intensivstation. Wir klären Sie über die weitere Therapie auf und sprechen über Ihre Fragen.
Nach der Geburt wird eine Röntgenaufnahme durchgeführt, die die Diagnose bestätigt, und weitere Untersuchungen (Ultraschall, Herz-Echo) durchgeführt, da in einigen Fällen weitere Begleitfehlbildungen auftreten können.
Die operative Korrektur wird in den ersten Lebenstagen durchgeführt. Über einen Bauchschnitt kann der Darm vollständig inspiziert werden. Die Atresie wird dargestellt und entweder direkt mit dem nachfolgenden Darm verbunden (anastomosiert) oder über einen künstlichen Darmausgang (Stoma) über die Haut ausgeleitet. Das Stoma wird dann nach einigen Wochen in die Bauchhöhle zurückverlagert.
Nachsorge
Während der ersten Tage nach der Operation kann das Kind aufgrund der Operation noch nicht über den Darm ernährt werden, sodass die Nahrungszufuhr über eine Infusion erfolgt und der Aufenthalt auf der Neugeborenenintensivstation nötig ist. Diese Zeit ist häufig kürzer, sollte die Anlage eines Stomas erfolgt sein. Nach einer Röntgenkontrolle mit Kontrastmittel kann dann die Nahrungsaufnahme begonnen werden. Sollten keine Nebenerkrankungen bestehen, ist eine spezielle Nachsorge oftmals nicht nötig bzw. kann in Zusammenarbeit mit den niedergelassenen Kinderärzt:innen organisiert werden.
Darmduplikaturen
Wie an allen Organen des Körpers können auch am Magen-Darm-Trakt angeborene Fehlbildungen auftreten. Eine seltene Anlagestörung ist hierbei eine Doppelanlage („Duplikatur“). Diese kann von Speiseröhre bis zum Enddarm jeden Anteil des Darmes betreffen und variiert dabei in der Größe von kleinen Zysten bis hin zur kompletten doppelten Anlage z.B. des Dickdarms. In den meisten Fällen ist der Dünndarm (Jejunum/Ileum) betroffen, gefolgt von Speiseröhre und Dickdarm. Im Bereich des Dünndarms sind die Doppelanlagen meist länglich oder als rundliche Zyste an der Darmwand. Dabei können sie eine ganz eigene Darmwand ausbilden, oder in der Wand des „echten“ Dünndarms liegen.
Diagnostik- und Therapiekonzept
Je nach Lage der Duplikatur sind die Symptome und Beschwerden unterschiedlich ausgeprägt und werden in unterschiedlichem Alter bemerkt. Je nach Größe können die Fehlbildungen oft aufgrund einer „Obstruktion“ auffallen, also einem Verlegen des Darms. In selteneren Fällen kann es aber auch zu einer akuten Darmverdrehung („Volvulus“) kommen, die eine notfallmäßige Operation mit Eröffnung der Bauchhöhle und Rückdrehung des Darms erfordert.
Zystische Doppelanlagen können durch die Entfernung des kurzen betroffenen Darmsegmentes (meist wenige Zentimeter) geheilt werden. Alternativ kann man in manchen Fällen auch nur ein Ausschälen der Schleimhaut durchführen, was die Wahrscheinlichkeit eines erneuten Auftretens jedoch erhöht. Nachdem sich häufig Magenschleimhaut oder Drüsengewebe in den Zysten befindet, bevorzugen wir die sichere Entfernung des betroffenen Gewebes. Seltene langstreckige Doppelanlagen fordern aufgrund von komplexen Verbindungen mit dem Darm und der Blutversorgung zumeist eine individuelle Lösung. Zudem sollten hierbei auch unbedingt mögliche Doppelanlagen im Bereich des inneren Genitals und des Harntraktes abgeklärt werden.
Wenn die Doppelanlage keine Beschwerden verursacht, können sie theoretisch auch ein Leben lang unentdeckt bleiben oder eines Tages im Rahmen einer anderen Operation zum Vorschein kommen.
Nachsorge
Nach der Entfernung dauert es noch einige Tage, bis der Darm seine normale Tätigkeit wieder aufnimmt und das Kind normal ernährt werden kann. Ihr Kind wird in dieser Zeit auf unserer Neugeborenen-Intensivstation betreut und im Verlauf auf die kinderchirurgische Normalstation gebracht. Nach der Entlassung werden die Kinder primär durch den niedergelassenen Kinderarzt betreut. Zudem erfolgen begleitend regelmäßige Vorstellungen in unserer kinderchirurgischen Sprechstunde.
Duodenalatresien
Atresien ist angeborene Abbrüche im Verlauf des Magen-Darm-Trakts. Eine häufige Lokalisation ist hierbei der Zwölffingerdarm (Duodenum). Bei einem Großteil der Kinder wird die Anlagestörung schon sonographisch vor der Geburt im Rahmen der Vorsorgeuntersuchungen festgestellt. Nach der Geburt ist dann der Transport der Nahrung nicht möglich. Es gibt verschiedene Formen: neben einem Verschluss des Darmlumens kann die Trennung auch durch eine Anlagefehlbildung der Bauchspeicheldrüse (Pancreas anulare) verursacht werden. Eine weitere Variante ist die Duodenalstenose, bei der der Darm nur verengt und nicht völlig verschlossen ist. Symptomatik und Therapie unterscheiden sich hierbei aber kaum.
Diagnostik- und Therapiekonzept
Sollte während der Schwangerschaft die Diagnose bereits gestellt worden sein, erfolgen ausführliche Gespräche mit Ihnen und den Kolleg:innen der Neugeborenen-Intensivstation. Wir klären Sie über die weitere Therapie auf und sprechen über Ihre Fragen.
Nach der Geburt wird eine Röntgenaufnahme durchgeführt, die die Diagnose bestätigt, und weitere Untersuchungen (Ultraschall, Herz-Echo) durchgeführt, da in einigen Fällen weitere Begleitfehlbildungen auftreten können.
Die operative Korrektur wird in den ersten Lebenstagen durchgeführt. Sofern keine Kontraindikationen bestehen, erfolgt die Operation in unserem Haus immer minimal-invasiv (laparoskopisch). Dabei wird die Atresie durch deine Bypass-Anastomose umgangen: der untere Teil des Duodenums oder weiteren Dünndarms wird an den oberen Teil des Duodenums genäht.
Nachsorge
Während der ersten Tage nach der Operation kann das Kind aufgrund der Operation noch nicht über den Darm ernährt werden, sodass die Nahrungszufuhr über eine Infusion erfolgt und der Aufenthalt auf der Neugeborenenintensivstation nötig ist. Nach einer Röntgenkontrolle mit Kontrastmittel kann dann die Nahrungsaufnahme begonnen werden. Sollten keine Nebenerkrankungen bestehen, ist eine spezielle Nachsorge oftmals nicht nötig bzw. kann in Zusammenarbeit mit den niedergelassenen Kinderärzt:innen organisiert werden.
Funktionelle Obstipation (chronische Verstopfung)
Chronische Obstipation beschreibt die chronische Stuhlverstopfung des Darms. Bis zu 1/3 aller Kinder sind von diesem Krankheitsbild betroffen. Die Symptome können vielfältig sein: neben der seltenen Stuhlfrequenz und festen Stuhlkonsistenz können Bauchschmerzen, Nahrungsverweigerung, Gedeihstörung und vor allem eine Überlauf-Inkontinenz (Stuhlschmieren) die führenden Beschwerden betroffener Patient:innen darstellen. Eine Harn-Dranginkontinenz oder andere Beschwerden beim Wasserlassen (Miktio) können ebenfalls auftreten. Die Symptome werden in den RomeIV-Kriterien zusammengefasst, die die Diagnosestellung erleichtern.
In seltenen Fällen finden sich organische Ursachen wie ein Morbus Hirschsprung, Stoffwechselstörungen oder andere neurogene Erkrankungen. Wenn man keine Ursache finden kann, spricht man von der funktionellen Obstipation, die sich mit zunehmendem Alter verwachsen kann.
Diagnostik- und Therapiekonzept
Die Kinderchirurgie in Erlangen bieten Patient:innen einen strukturierten Ablauf von Diagnostik und Therapie in der koloproktologischen Sprechstunde. Sollten also oben genannten Symptome über mehrere Wochen bei Ihrem Kind bestehen, empfehlen wir Ihnen, einen Termin in unserer kinderchirurgischen Sprechstunde zu vereinbaren. Bitte bringen Sie dazu alle aktuellen Vorbefunde und ggf. eine Überweisung mit.
Anhand eines Stufenplans werden optimale Ernährungs- und Lebensstil-Prinzipien besprochen und umgesetzt, mögliche zugrundeliegende Erkrankungen ausgeschlossen (bzw. behandelt) und mit der optimalen Therapie begonnen. In schweren Fällen ohne ausreichende Besserung nach Therapiebeginn muss ein Morbus Hirschsprung ausgeschlossen werden (Kolonkontrasteinlauf, kurze Operation zur Entnahme von Rektumvollwandbiopsien). Je nach Diagnosestellung ergeben sich für uns eine Vielzahl von therapeutischen Optionen, die wir im Rahmen unserer Spezialsprechstunde ausführlich mit Ihnen besprechen und anwenden. Als eine von wenigen Kliniken in Europa bieten wir klinische Studien zur Anwendungsbeobachtung von sakraler Neuromodulation im Kindes- und Jugendalter an. Erste Ergebnisse zeigen vielversprechende Therapieerfolge.
Außerdem können komplexe Fälle im Rahmen der kinderchirurgisch-gastroenterologischen Fallkonferenz besprochen werden. Die Anmeldung hierfür erfolgt über Ihren Kinderarzt oder nach Vorstellung in unserer Sprechstunde durch uns.
Nachsorge
Im Rahmen unserer koloproktologischen Spezialsprechstunde beraten wir Sie gerne langfristig und passen die Therapie individuell auf unsere Patient:innen an.
Gallenblasenentzündung (Cholezystitis)
Die Gallenblase speichert die von der Leber gebildeten Galle, die zur Verdauung von Fetten benötigt wird. In seltenen Fällen kommte es bei Kindern und v.a. Jugendlichen zur Bildung von Steinen (Chole-zysto-lithiasis = Gallen-blasen-steine), die den Abfluss verhindern können und eine Entzündung der Gallenblase verursachen (Chole-zyst-itis = Gallen-blasen-entzündung). Übergewichtige Kinder und Jugendliche und Patienten mit anderen Erkrankungen sind häufiger betroffen. Klinisch entstehen wellenartige, stärkste Bauchschmerzen (Koliken). Zudem können Symptome wie Erbrechen, Übelkeit, Durchfall und eine Gelbfärbung der Haut (Ikterus) auftreten.
Diagnostik- und Therapiekonzept
Neben den Symptomen und typisch erhöhten Blutwerten ist eine Ultraschall-Untersuchung (Sonographie) entscheidend. Wir arbeiten in diesen Fällen mit der pädiatrischen Gastroenterologie zusammen, um Ursachen zu klären und die Therapie zu optimieren. Bei Cholezystitis und symptomatischer Cholezystolithiasis besteht die Indikation zur operativen Entfernung. Diese wird minimal-invasiv in „Schlüssellochtechnik“ (Laparoskopie) durchgeführt. Bei der Bauchspiegelung wird über einen kleinen Schnitt am Bauchnabel eine Arbeitshülse (Trokar) in die Bauchhöhle eingebracht, die Bauchhöhle mit Gas aufgeblasen und eine Kamera eingebracht. Über weitere Arbeitshülsen im linken und rechten Unterbauch können weitere Arbeitsinstrumente in die Bauchhöhle eingebracht werden. So kann die Gallenblase unter Sicht und Schonung der umliegenden Strukturen vorsichtig abgetragen und über den Bauchnabel geborgen werden.
Nachsorge
- Eine spezielle kinderchirurgische Nachsorge ist zunächst nicht nötig: die Leber produziert weiterhin Gallensäuren, sodass der Fettstoffwechsel uneingeschränkt möglich ist.
- Bei größeren, fett-reichen Mahlzeiten können Bauchschmerzen auftreten, sodass wir diese empfehlen zu vermeiden.
- Wir verwenden für die Hautnähte ausschließlich selbstauflösendes Fadenmaterial, sodass ein Fadenzug entfällt.
- Eine Wundkontrolle sollte durch Ihren Kinderarzt bzw. einweisenden Arzt im Verlauf von 5 Tagen nach Entlassung erfolgen.
- Die Klemmpflaster direkt an der Wunde sollten für mind. 7 Tage belassen werden.
- Duschen ist ab dem 5. postoperativen Tag erlaubt.
- Sollten Fragen zur Operation oder Beschwerden auftreten, können Sie jederzeit einen Termin in unserer kinderchirurgischen Allgemeinsprechstunde vereinbaren (Terminvereinbarung über unser Sekretariat unter der Telefonnummer 09131 – 85 32923 oder per Mail unter kinderchirurgie@uk-erlangen.de).
Gastroösophageale Refluxkrankheit
Die „Gastroösophageale Refluxkrankheit“ beschreibt ein krankhaftes Zurückfließen von saurem Magensaft in die Speiseröhre. Viele Menschen sind davon betroffen und kennen das Gefühl als saures Aufstoßen oder Sodbrennen. Durch den Rückfluss von saurem Mageninhalt in die Speiseröhre kommt es zur chronischen Schädigung der Speiseröhre. Normalerweise verhindern mehrere anatomische Besonderheiten, wie Form und Winkel des Magens, und funktionelle Barrieren, wie der untere Ösophagusschließmuskel, ein Rückfließen von Nahrungsbrei und Magensaft. Bei Patienten, bei denen beispielsweise die Anatomie verändert ist (Voroperationen, Anlagestörung), eine gastroenterologische oder eine neurologische Störung vorliegt, können diese Mechanismen unzureichend funktionieren.
Die Folge für die Speiseröhre ist eine Entzündung der Schleimhaut und tieferliegenden Strukturen ("Ösphagitis"). Langfristig kann dies zur Ausbildung von Engstellen, Blutungen oder von Speiseröhrenkrebs führen.
Diagnostik- und Therapiekonzept
Eine Behandlung der Refluxkrankheit ist wichtig, um diese Risiken zu minimieren. Die Behandlung setzt sich aus Verhaltensempfehlungen, medikamentöser und chirurgischer Therapie zusammen. Es sollte immer eine nicht-operative Behandlung angestrebt werden.
Operativ kann, entweder in einer offenen Operation oder minimalinvasiv (laparoskopisch), die Anatomie des Übergangs von Speiseröhre und Magen durch eine „Nissen-Fundoplikation“ verbessert werden. Dabei wird ein Teil des Magens wie eine Manschette um die Speiseröhre gelegt, um den Übergang etwas abzudichten. Außerdem wird in der Regel die Öffnung des Zwerchfells im Bereich des Durchtritts der Speiseröhre eingeengt.
Nachsorge
Bei allen Patienten mit dieser Erkrankung stehen wir in enger Kooperation mit den Kollegen der pädiatrischen Gastroenterologie der Kinder- und Jugendklinik Erlangen, die die Langzeit-Betreuung dieser Patienten übernehmen. In der kinderchirurgisch-gastroenterologischen Konferenz werden betroffene Patienten besprochen und interdisziplinär eine Operationsindikation festgelegt. Nach der Operation werden gemeinsame Termine zu regelmäßigen Verlaufskontrollen für unsere Patienten geplant.
Hämangiome (Blutschwämmchen)
Bei Blutschwämmchen (Hämangiomen) handelt es sich um die häufigsten gutartigen Tumore des Kindesalters. Diese Gefäßveränderungen der Haut entstehen meist bis zum 2. Lebensmonat und betreffen die Haut häufig im Kopf- und Halsbereich, am Stamm und den Extremitäten. Bis zum 6. (12.) Lebensmonat nehmen Hämangiome an Größe, Höhe und Farbintensität zu. Anschließend zeigt sich eine Rückbildung, die bis zur Pubertät andaueren kann. Neben dem kosmetischen Aspekt besteht die Gefahr der Blutung. Das Auftreten von vielen Hämangiomen der Haut kann ein Hinweis auf Hämangiome der Bauchorgane sein.
Diagnostik- und Therapiekonzept
Bei Hämangiomen handelt es sich um eine klinische Blickdiagnose. Beim Auftreten von vielen Hämangiomen erfolgt die sonographische Abklärung der Bauchorgane, um weitere Hämangiome auszuschließen. Je nach Lokalisation stehen verschiedene Therapiekonzepte zur Verfügung mit dem Ziel der Vermeidung von Komplikationen, des Verhinderns des weiteren Wachstums oder einer Beschleunigung der Rückbildungsphase. Eine rechtzeitige Vorstellung am Beginn der Wachstumsphase bietet beste Voraussetzungen für den Therapieerfolg.
Therapieoptionen beinhalten:
Therapie mit Hämangiol (Propranolol): Aktuell ist dies die am häufigsten eingesetzte Therapie bei multiplen Hämangiomen. Bei uns erfolgt die Medikamenteneindosierung unter stationärer Überwachung in der Pädiatrie.
Kryotherapie (Kältetherapie): Anhand von lokaler Kälteanwendung können kleinere, nicht allzu erhabene Hämangiome wirksam behandelt werden. Diese Therapie wird in unserer kinderchirurgischen Sprechstunde angewendet und ist nicht schmerzhaft. Je nach Größe sind mehrere Anwendungen nötig.
Lasertherapie: Zur Entfernung der Hämangiome führt die Behandlung zur Erhitzung der Haut und ist damit schmerzhaft. Die Anwendungen erfolgen in Lokalanästhesie oder Narkose und werden über die Dermatologie des Hauses angeboten.
Operative Entfernung: In seltenen Fällen wird die operative Entfernung der Hämangiome durchgeführt.
Nachsorge
Wir beraten Sie ausführlich über die optimalen Therapieoptionen für Ihr Kind in unserer kinderchirurgischen Sprechstunde. Die Nachsorge ist dann abhängig von der Wahl der Therapie und wird in unserem Haus durchgeführt.
Halsfisteln und -zysten
Hals-fisteln (verbliebene Gänge) bzw. -zysten (Blasen) sind Residuen der embryonalen Entwicklung verschiedener Organe im Gesicht, Hals und Brustkorb. Sie können direkt medial (im Bereich des mittleren Halses in Verbindung mit dem Kehlkopf) auftreten oder weiter seitlich. Durch Sekretion und den Kontakt zur Haut besteht die Gefahr der Entzündung oder eines Abszesses.
Diagnostik- und Therapiekonzept
Halsfistel zeigen meist einen kleinen Porus, also eine Öffnung, aus der Sekret austritt. Halszysten können als Schwellung am Hals getastet werden und im Verlauf größer oder kleiner werden. Sollten Sie oder der Kinderarzt so eine Auffälligkeit bemerken, empfehlen wir Ihnen die Vorstellung in unserer kinderchirurgischen Allgemeinsprechstunde. Die Diagnose wird vorrangig klinisch gestellt – in manchen Fällen kann unterstützend eine Ultraschall-Untersuchung angewendet werden.
Wegen der Infektionsgefahr besteht immer die Indikation zur Operation und Entfernung dieser Residuen. Sollte diese bereits vorliegen, so können eine Antibiotika-Therapie und schlimmsten Falls auch zwei Operationen notwendig werden. Die Operation wird immer in Vollnarkose durchgeführt. Hierbei wird die Zyste entfernt bzw. der Fistelgang so weit wie möglich verfolgt. Bei medianen Fistel ist dabei die Teilentfernung des Zungenbeins am Kehlkopf notwendig, da es sonst zum Wiederauftreten der Fistel kommen kann. Die Operation kann in der Regel ambulant durchgeführt werden. Nachdem Ihr Kind sich von der Narkose erholt hat, etwas gegessen hat und unauffällige Werte in der Überwachung zeigt, ist eine Entlassung noch am Operationstag möglich. Nur bei Besonderheiten im Einzelfall oder bei Kindern im ersten Lebensjahr ist eine Überwachung über 1-2 Nächte notwendig.
Nachsorge
- Eine spezielle kinderchirurgische Nachsorge ist zunächst nicht nötig.
- Wir verwenden für die Hautnähte ausschließlich selbstauflösendes Fadenmaterial, sodass ein Fadenzug entfällt.
- Eine Wundkontrolle sollte durch Ihren Kinderarzt bzw. einweisenden Arzt im Verlauf von 5 Tagen nach Entlassung erfolgen.
- Pflaster sollten nach 2 Tagen gewechselt werden. Die Klemmpflaster direkt an der Wunde sollten für mind. 7 Tage belassen werden.
- Duschen ist ab dem 5. postoperativen Tag erlaubt.
- Sollten Fragen zur Operation oder Beschwerden auftreten, können Sie jederzeit einen Termin in unserer kinderchirurgischen Allgemeinsprechstunde vereinbaren (Terminvereinbarung über unser Sekretariat unter der Telefonnummer 09131 – 85 32923 oder per Mail unter kinderchirurgie@uk-erlangen.de).
Hodenhochstand
Während der fetalen Entwicklung werden die Hoden etwa in Höhe der Nieren angelegt und steigen bis zum Ende der Schwangerschaft über den Leistenkanal in den Hodensack ab. In bis zu 5% der Reifgeborenen und 30% der Frühgeborenen ist dieser Abstieg gestört, sodass ein Hodenhochstand vorliegt. Ein spontaner Abstieg ist bis zum 6. Lebensmonat möglich (in bis zu 7% der betroffenen Kinder) und kann abgewartet werden.
Liegt ein Hodenhochstand vor, können verschiedene Formen beschrieben werden:
- Krytorchismus: nicht tastbarer Hoden, in 50% im Bauchraum gelegen, in 45% nicht regelrecht angelegt
- Leistenhoden: tastbarer Hoden im Bereich des Leistenbandes
- Gleithoden: Lage im Bereich des Leistenbandes, kann in den Hodensack mobilisiert werden, gleitet aber sofort wieder zurück
- Pendelhoden: wechselnde Lage zwischen Leistenkanal und Hodensack, primär keine Therapie, aber regelmäßige Kontrollen notwendig
- Hodenektopie: Fehllage des Hodens, zum Beispiel am oberen Oberschenkel
Die korrekte Lage der Hoden sollte bis zum vollendeten 12. Lebensmonat erreicht sein, da sonst das Risiko für Wachstumsstörungen, Unfruchtbarkeit und Hodentumoren deutlich erhöht ist.
Diagnostik- und Therapiekonzept
Sollte ein Hodenhochstand vorliegend, empfehlen wir die frühzeitige Vorstellung in unserer kinderchirurgischen Allgemeinsprechstunde. Hier kann mithilfe eines Ultraschalls die Hodenlage bestätigt werden und zwischen dem 6. und 12. Lebensmonat die Therapie geplant werden.
Die chirurgische Therapie des Leistenhodens besteht in der Fixierung des Hodens im Hodensack (Orchidopexie). Hierbei wird der Hoden über einen kleinen Leistenschnitt mobilisiert und im Hodensack angenäht. Gegebenenfalls ist vorher die Hodensuche im Bauchraum mittels Bauchspiegelung (Laparoskopie) und Vorbereitung der Fixierung notwendig (mehrere Operationen).
Die Orchidopexie wird bei uns ambulant (ab dem vollendeten 12. Lebensmonat) und in Vollnarkose durchgeführt. Nachdem Ihr Kind sich von der Narkose erholt hat, etwas gegessen hat und unauffällige Werte in der Überwachung zeigt, ist eine Entlassung noch am Operationstag möglich. Sollte eine Bauchspiegelung nötig sein, können zwei bis drei Tage zur postoperativen Überwachung notwendig sein.
Nachsorge
Die kinderchirurgische Nachsorge erfolgt durch uns im ersten Jahr nach Orchidopexie durch regelmäßige klinische und sonographische Verlaufskontrollen (Größen- und Lagekontrolle). Wir verwenden für die Hautnähte ausschließlich selbstauflösendes Fadenmaterial, sodass ein Fadenzug entfällt. Eine Wundkontrolle kann durch Ihren Kinderarzt erfolgen.
Da das Risiko für Hodenkrebs im Gegensatz zur Normalbevölkerung auch nach Orchidopexie erhöht ist, sollten Jungen ab dem 15. Lebensjahr regelmäßig ihre Hoden auf schmerzlose Vergrößerungen oder Verhärtungen selbst untersuchen.
Hypertrophe Pylorusstenose (Magenpförtnerkrampf)
Bei einer hypertrophen Pylorusstenose (Magenpförtnerkrampf) kommt es durch den krampfhaften Verschluss des Schließmuskels des Magens (Pylorus) zur Störung des Weitertransports der Nahrung aus dem Magen in den Zwölffingerdarm. Es kommt zum stetigen schwallartigen Erbrechen der Säuglingsnahrung. Durch die dauernde Anspannung des Schließmuskels wird dieser deutlich vergrößert (hypertrophiert). Häufig tritt die Erkrankung in den ersten Lebenswochen auf (1:800 Neugeborene, meist 3.-6. Lebenswoche), wobei Jungen deutlich häufiger betroffen sind als Mädchen.
Diagnostik- und Therapiekonzept
Wenn sich die typischen Symptome wie schwallartiges Erbrechen etwa 30min nach der Nahrungsaufnahme und anschließend sofortige Hungerzeichen zeigen, empfehlen wir die zeitnahe Vorstellung über die pädiatrische oder kinderchirurgische Notaufnahme. Wir können in der klinischen Untersuchung oftmals den Magenschließmuskel bereits verdickt im Oberbauch tasten und die Diagnose dann mittels Ultraschall sichern.
Oft kommen die betroffenen Kinder bereits mit deutlicher Gewichtsabnahme und schlechtem Flüssigkeitshaushalt in der Notaufnahme an. Nach Ausgleich der Defizite über die Vene muss eine Operation in Vollnarkose erfolgen: über einen kleinen Schnitt am Bauchnabel können wir den Magenschließmuskel darstellen und den vergrößerten Muskelring längs einkerben (Pyloromyotomie nach Weber-Ramstedt). Es entsteht eine Narbe, sodass der Muskel den Durchtritt der Nahrung nicht mehr verhindern kann. Sofort nach der OP ist eine normale Nahrungsaufnahme möglich und die Entlassung kann nach wenigen Tagen erfolgen.
Nachsorge
- Eine spezielle kinderchirurgische Nachsorge ist zunächst nicht nötig.
- Wir verwenden für die Hautnähte ausschließlich selbstauflösendes Fadenmaterial, sodass ein Fadenzug entfällt.
- Eine Wundkontrolle sollte durch Ihren Kinderarzt bzw. einweisenden Arzt im Verlauf von 5 Tagen nach Entlassung erfolgen.
- Pflaster sollten nach 2 Tagen gewechselt werden. Die Klemmpflaster direkt an der Wunde sollten für mind. 7 Tage belassen werden.
- Duschen ist ab dem 5. postoperativen Tag erlaubt.
- Sollten Fragen zur Operation oder Beschwerden auftreten, können Sie jederzeit einen Termin in unserer kinderchirurgischen Allgemeinsprechstunde vereinbaren (Terminvereinbarung über unser Sekretariat unter der Telefonnummer 09131 – 85 32923 oder per Mail unter kinderchirurgie@uk-erlangen.de).
Ileus/Mekoniumileus
Bei einem Ileus ist die Darmpassage beeinträchtigt. Gründe hierfür können entweder eine funktionelle Darmlähmung sein, bei der Stuhlgang z.B. nach einer Operation durch fehlende Bewegung des Darms nicht mehr forttransportiert wird, oder ein mechanisches Hindernis, das den Transport des Stuhlgangs verhindert. Ursächlich dafür sind z.B. angeborene Darmatresien, die Verdrehung des Darms um seine eigene Achse, Verwachsungen nach vorausgegangenen Abdomen-Operationen oder Tumore, die das Darmlumen verlegen. Eine Sonderform ist der Mekoniumileus, bei dem zäher Stuhlgang das Darmlumen verlegt und direkt nach Geburt kein Stuhlgang abgesetzt werden kann. Dieses Krankheitsbild tritt häufig im Rahmen einer zystischen Fibrose auf. Es kommt bei betroffenen Patienten immer zu starken Bauchschmerzen, Übelkeit und Erbrechen. Im schlimmsten Fall kann Stuhlerbrechen auftreten.
Diagnostik- und Therapiekonzept
Bei typischer Anamnese und klinischen Zeichen führen wir eine Sonographie des Abdomens und eine Röntgenaufnahme durch. Bestätigt sich der Verdacht, erfolgt sofort die Einleitung der konservativen Therapie: es wird eine Magensonde angelegt, der Darm wird rektal durch Einläufe stimuliert und es werden prophylaktische Antibiotika und Flüssigkeit über die Vene verabreicht. Führt dies nicht zur Besserung bzw. zeigt sich in weiterführender Diagnostik der Verdacht auf ein mechanisches Hindernis, muss operiert werden. Über einen Bauchschnitt wird der Darm inspiziert, Verwachsungen gelöst und Engstellen entfernt. Ggf. ist die Anlage eines vorübergehenden künstlichen Darmausgangs nötig. Beim Sonderfall des Mekoniumileus steht beim operativen Vorgehen vor allem im Vordergrund, den Darm von dem zähen Stuhlgang freizuspülen. Postoperativ muss abgewartet werden, bis der Darm seine normale Bewegung zum Forttransport der Nahrung wiederaufnimmt. Anschließend kann mit dem Kostaufbau begonnen werden.
Nachsorge
- Eine spezielle kinderchirurgische Nachsorge ist zunächst nicht nötig.
- Wir verwenden für die Hautnähte ausschließlich selbstauflösendes Fadenmaterial, sodass ein Fadenzug entfällt.
- Eine Wundkontrolle sollte durch Ihren Kinderarzt bzw. einweisenden Arzt im Verlauf von 5 Tagen nach Entlassung erfolgen.
- Im Verlauf ist auf ausreichende Trinkmenge bzw. regelmäßigen Stuhlgang in weicher Konsistenz zu achten.
- Sollte ein künstlicher Darmausgang angelegt worden sein, kann dieser innerhalb weniger Wochen durch uns zurückverlagert werden. Hierzu wird mit Ihnen direkt ein Sprechstundentermin zur Vorbereitung vereinbart.
- Sollten Fragen zur Operation oder Beschwerden auftreten, können Sie jederzeit einen Termin in unserer kinderchirurgischen Allgemeinsprechstunde vereinbaren (Terminvereinbarung über unser Sekretariat unter der Telefonnummer 09131 – 85 32923 oder per Mail unter kinderchirurgie@uk-erlangen.de).
Invagination
Die Invagination bezeichnet das teleskopartige Einstülpen eines Darmabschnitts in einen anderen. Dies kann zu Durchblutungsstörungen der Darmwand und sogar zu einem Darmverschluss führen. Meist tritt diese Erkrankung im Säuglings- oder frühen Kleinkindalter auf, häufig im Rahmen von Magen-Darm-Infektionen. Die Kinder haben dann meist plötzlich auftretende, starke, krampfartige Bauchschmerzen, Erbrechen und eine auffällige Blässe. Zwischendurch kann das Kind über Minuten völlig schmerzfrei sein. Säuglinge zeigen oft schrilles Schreien und ein Anziehen der Beine. Später kommt es typischerweise zu Stuhlgang mit blutig-schleimigen Auflagerungen, der aussieht wie Himbeergelee.
Diagnostik- und Therapiekonzept
Wenn Sie sich mit Ihrem Kind wegen unklaren Bauchschmerzen in der Notaufnahme der Kinderklinik vorstellen, wird meistens eine Ultraschalluntersuchung des Bauches durchgeführt. Damit kann eine Invagination sehr zuverlässig dargestellt werden. Es folgt dann zunächst ein Versuch, unter Ultraschallkontrolle den eingestülpten Darm mit einem Einlauf wieder auszustülpen. Dazu lässt man in Narkose über ein Darmrohr körperwarme Flüssigkeit in den After einlaufen. Dies ist in ca. 90% der Fälle erfolgreich.
Gelingt dies nicht, muss sofort danach operiert werden. Hierdurch soll verhindert werden, dass der eingestülpte Darm durch die Durchblutungsstörung und den Darmverschluss weiteren Schaden nimmt oder sogar die Darmwand durchbricht (Perforation). Wir beginnen die Operation immer mit einer Bauchspiegelung (Laparoskopie). Bei der Bauchspiegelung wird über einen kleinen Schnitt am Bauchnabel eine Arbeitshülse („Trokar“) in die Bauchhöhle eingebracht, die Bauchhöhle mit Gas aufgeblasen und eine Kamera eingebracht. Über weitere Arbeitshülsen im linken und rechten Unterbauch können weitere Arbeitsinstrumente in die Bauchhöhle eingebracht werden. Mit diesen kann der eingestülpte Darm dann wieder ausgestülpt und befreit werden. Gelingt dies nicht, muss auf eine offene Operation umgestellt werden. Sollte der eingestülpte Darm bereits abgestorben sein, muss der betroffene Abschnitt entfernt werden.
Der anschließende stationäre Aufenthalt im Krankenhaus dauert meist nicht länger als einige Tage.
Nachsorge
- Eine spezielle kinderchirurgische Nachsorge ist zunächst nicht nötig.
- Wir verwenden für die Hautnähte ausschließlich selbstauflösendes Fadenmaterial, sodass ein Fadenzug entfällt.
- Eine Wundkontrolle sollte durch Ihren Kinderarzt bzw. einweisenden Arzt im Verlauf von 5 Tagen nach Entlassung erfolgen.
- Pflaster sollten nach 2 Tagen gewechselt werden. Die Klemmpflaster direkt an der Wunde sollten für mind. 7 Tage belassen werden.
- Duschen ist ab dem 5. postoperativen Tag erlaubt.
- Sollten Fragen zur Operation oder Beschwerden auftreten, können Sie jederzeit einen Termin in unserer kinderchirurgischen Allgemeinsprechstunde vereinbaren (Terminvereinbarung über unser Sekretariat unter der Telefonnummer 09131 – 85 32923 oder per Mail unter kinderchirurgie@uk-erlangen.de).
Lebererkrankungen
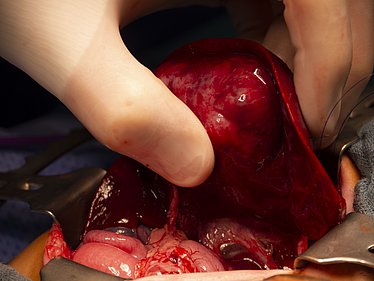
Operationswürdige Erkrankungen der Leber im Kindes- und Jugendalter sind sehr selten. Neben angeborenen Fehlbildungen der Gallenwege, die bereits im Säuglingsalter auffallen, können bösartige Tumoren wie das Hepatoblastom oder Metastasen anderer Tumoren auftreten. Je nach zugrundeliegendem Befund kann die operative Entfernung eines Lebertumors angezeigt sein.
Diagnostik- und Therapiekonzept
Lebertumoren können auf unterschiedliche Weise auffallen. Bereits bei einer Ultraschalluntersuchung lassen sich Auffälligkeiten feststellen. Zur weiteren Abklärung wird ergänzend eine Schnittbildgebung (MRT) veranlasst und es erfolgt eine gemeinsame Befundbesprechung mit allen beteiligten Fachabteilungen in der Konferenz für kindliche Tumore, wo das weitere Vorgehen festgelegt wird. Je nach Verdachtsdiagnose kann eine computertomographisch gestützte Biopsie zur Diagnosesicherung durchgeführt und im Bedarfsfall die operative Tumorentfernung geplant werden.
Operationen an der Leber führen wir in Kooperation mit den Kolleg*innen der Chirurgischen Klinik durch. Das operative Vorgehen richtet sich nach der Größe des Tumors und dessen Lage in der Leber. Bei sehr kleinen Tumoren mit günstiger Lage kann eine minimal-invasive (laparoskopische) Technik zum Einsatz kommen, während andere Tumoren durch eine offene Bauchoperation entfernt werden müssen. In manchen Fällen ist eine gleichzeitige Entfernung der Gallenblase erforderlich. Das genaue Verfahren richtet sich nach dem individuellen Fall und wird im Vorfeld ausführlich mit der Familie besprochen.
Nachsorge
Vor, während und nach einer Operation begleiten wir unsere Patient:innen in unserer kinderchirurgischen Sprechstunde sowie in Kooperation mit den Kolleg:innen der Kinderklinik und Chirurgischen Klinik, wo die Behandlung individuell abgestimmt und fortlaufend angepasst wird.
Leistenhernie/Hydrocele (Wasserbruch)
Der kindliche Leistenbruch stellt eines der häufigsten kinderchirurgischen Krankheitsbilder dar. Im Vergleich zum Leistenbruch eines Erwachsenen handelt es sich dabei um angeborene und nicht im Laufe des Lebens erworbene Lücke der Bauchwandfaszie. Durch diese Lücke (Leistenkanal) treten in der embryonalen Entwicklung die Hoden aus dem Bauchraum in den Hodensack. So werden verschiedene Krankheitsbilder definiert:
- offener Processus vaginalis: Es kommt nicht zum Verschluss des Bauchfells durch Verklebung, weitere Beschwerden treten nicht auf und eine Therapie ist nicht nötig.
- Wasserbruch (Hydrocele): Durch den offenen Processus vaginalis tritt weiterhin Wasser des Bauchraums.
- Leistenbruch (inguinale Hernie): Durch den offenen Processus vaginalis drängen sich Darmschlingen oder bei Mädchen auch der Eierstock aus dem Bauchraum mit dem Bauchfell vor. Dies geschieht vor allem bei erhöhtem abdominellem Druck, also beim Pressen oder Schreien des Kindes. Es kommt zur Schwellung in der Leiste/im Hodensack.
- Inkarzerierte Leistenhernie: Der Leistenbruch lässt sich nicht wieder zurückschieben und es bestehen starke Schmerzen. Hierbei handelt es sich um einen kinderchirurgischen Notfall, der schnellstmöglich im Krankenhaus versorgt werden muss.
Diagnostik- und Therapiekonzept
Die Schwellung im Bereich der Leiste wird meist von den Eltern oder dem Kinderarzt entdeckt und muss nicht immer bestehen. Wir empfehlen dann die Vorstellung in unserer kinderchirurgischen Allgemeinsprechstunde, denn eine Leistenhernie muss immer operativ verschlossen werden. Sie haben ein Foto von der Vorwölbung gemacht? Bringen Sie es gerne zu Ihrem Termin bei uns mit, denn oft lässt sich die Vorwölbung in der Sprechstunde nicht darstellen.
Bei der Vorstellung in unserer kinderchirurgischen Sprechstunde ist die Klinik also entscheidend für die Diagnose. In manchen Fällen kann die Sonographie hilfreich sein.
Bei Einklemmung kann ein Versuch der manuellen Reposition unternommen werden und die Operation für den Folgetag geplant werden. Gelingt diese nicht, besteht die Notfallindikation zur Operation. Andernfalls können Darmanteile nicht ausreichend durchblutet und dadurch unwiderruflich beschädigt werden.
Der Leistenbruch wird von uns operativ verschlossen:
- in den ersten 12 Lebensmonaten im offenen Zugang: Beim offenen Verfahren wird der Bruchsack durch einen kleinen Schnitt in der Bauchfalte aufgesucht und unter Schonung der umliegenden Strukturen mit einer Naht verschlossen.
- ab dem 1. Geburtstag im laparoskopischen Zugang (minimalinvasiv): Dabei wird eine Kamera durch den Bauchnabel eingeführt und der Leistenkanal aufgesucht. Mit Fadenmaterial wird der offene Processus vaginalis nun von außen über einen winzigen Einstich zweifach umfahren und die Bruchpforte durch Zusammenziehen und Verknoten der Fäden verschlossen (Hydrodissektions-Lasso-Technik). Diese Methode hat unter anderem den Vorteil, dass auch die Gegenseite betrachtet und bei Bedarf verschlossen werden kann.
Ein Wasserbruch bildet sich in der Regel selbst zurück. Sollte er im Vorschulalter immernoch bestehen, kann auch hier die offene Operation erfolgen.
Die Operation kann in der Regel ambulant durchgeführt werden. Nachdem Ihr Kind sich von der Narkose erholt hat, etwas gegessen hat und unauffällige Werte in der Überwachung zeigt, ist eine Entlassung noch am Operationstag möglich. Nur bei Besonderheiten im Einzelfall oder bei Kindern im ersten Lebensjahr ist eine Überwachung über 1-2 Nächte notwendig.
Nachsorge
- Eine spezielle kinderchirurgische Nachsorge ist zunächst nicht nötig.
- Wir verwenden für die Hautnähte ausschließlich selbstauflösendes Fadenmaterial, sodass ein Fadenzug entfällt.
- Eine Wundkontrolle sollte durch Ihren Kinderarzt bzw. einweisenden Arzt im Verlauf von 5 Tagen nach Entlassung erfolgen.
- Pflaster sollten nach 2 Tagen gewechselt werden. Die Klemmpflaster direkt an der Wunde sollten für mind. 7 Tage belassen werden.
- Duschen ist ab dem 5. postoperativen Tag erlaubt.
- Sollten Fragen zur Operation oder Beschwerden auftreten, können Sie jederzeit einen Termin in unserer kinderchirurgischen Allgemeinsprechstunde vereinbaren (Terminvereinbarung über unser Sekretariat unter der Telefonnummer 09131 – 85 32923 oder per Mail unter kinderchirurgie@uk-erlangen.de).
Lungenfehlbildungen
In gesundem Lungengewebe wird Sauerstoff aus der Atemluft an das Blut abgegeben, mit dem Blutkreislauf im Körper verteilt und schließlich zu den Organen geliefert. Bei angeborenen Lungenfehlbildungen ist die Sauerstoffanreicherung des Blutes gestört, das betroffene Lungengewebe ist nicht zu einem Gasaustausch in der Lage. Verschiedene Lungenfehlbildungen sind bekannt:
Die CPAM (cystic pulmonary airway malformation) ist gekennzeichnet durch eine bläschenartige (zystische) Strukturstörung des Lungengewebes mit Verbindung zu den Atemwegen. Die Durchblutung erfolgt wie bei gesundem Lungengewebe.
Der Lungensequester bezeichnet Lungengewebe ohne Verbindung zu den Atemwegen, das also nicht belüftet werden kann. Die Blutversorgung erfolgt über ein eigenes Gefäß, das der Hauptschlagader (Aorta) entspringt. Die Mehrzahl der Sequester findet sich innerhalb von gesundem Lungengewebe (intralobär), seltener sitzen Sequester außerhalb des gesunden Lungengewebes (extralobär).
Das kongenitale lobäre Emphysem ist gekennzeichnet durch eine Überblähung eines Lungenlappens, die durch Kompensation eines zu kleinen (hypoplastischen) Lungenlappens auf der Gegenseite entsteht.
Die bronchogene Zyste ist eine flüssigkeitsgefüllte Blase, die an unterschiedlichen Stellen im Brustkorb lokalisiert sein kann und durch fehlerhafte Gewebeentwicklung während der Embryonalzeit entsteht. Die bronchogene Zyste ist meist abgekapselt und ohne Verbindung zu den Atemwegen.
Diagnostik- und Therapiekonzept
Häufig wird eine Lungenfehlbildung bereits während der Schwangerschaft in den Ultraschallvorsorgeuntersuchungen erkannt und dann regelmäßig kontrolliert. In enger Zusammenarbeit mit den Kolleg:innen der Frauenklinik und der Kinderklinik führen wir Beratungsgespräche mit den werdenden Eltern vor der Entbindung durch. In der Regel zeigen die Kinder nach der Geburt keine oder nur geringe Beeinträchtigungen bei der Atmung. Sofern die Fehlbildungen nicht während der Schwangerschaft auffallen, können sie daher auch als Zufallsbefunde im Laufe der weiteren Entwicklung bekannt werden. Kinder mit Lungenfehlbildungen haben ein hohes Risiko für gehäufte und schwere Atemwegsinfekte, sodass die operative Entfernung zwischen dem 6. und 24. Lebensmonat angezeigt ist. Vor der Operation wird eine Magnetresonanztomographie (MRT) durchgeführt, um die Lungenfehlbildung genau einzuordnen und den Eingriff zu planen. Die Operation erfolgt in Abhängigkeit der Fehlbildung minimal-invasiv in Schlüssellochtechnik oder über einen seitlichen Schnitt am Brustkorb.
Nachsorge
Die Nachbehandlung erfolgt in enger Kooperation mit den behandelnden Kinderärzten (Pneumologen, Lungenfachärzten) in gemeinsamen Verlaufskontrollen.
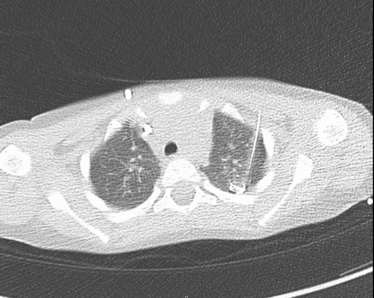
Lungenrundherde
Unklare Rundherde (Knoten) können auch an der kindlichen Lunge auftreten. Sie sind typischerweise asymptomatisch und werden meist durch eine Computertomographie (CT) im Rahmen einer anderen (Tumor-)Erkrankung auffällig. Im Kindesalter sind sie in der Bildgebung jedoch schwieriger einzuschätzen, sodass eine Gewebeentnahme (Biopsie) zur exakten Diagnostik oft nötig ist.
Diagnostik- und Therapiekonzept
Diese Biopsie wird in unserem Haus in der Regel thorakoskopisch, also minimalinvasiv, vorgenommen. Über kleine Hautschnitte wird eine Kamera in den Brustkorb eingeführt. Die in der CT gesehenen Knoten werden im Ganzen mit einem linearen Klammernahtgerät (Stapler) ausgeschnitten. Das Gewebe wird dann über einen Beutel aus dem Brustkorb geborgen und feingeweblich untersucht.
Kleine Lungenknoten und die, die nicht nahe der Lungenoberfläche lokalisiert sind, stellen thorakoskopisch häufig eine operative Herausforderung dar. Die Sichtbarkeit dieser Knoten ist oft kaum oder nicht gegeben, sodass wir für die Thorakoskopie Hilfsmittel benötigen. Daher sollte bei einem Pleuraabstand >5mm oder eine Größe unter 10mm eine präoperative Markierung erfolgen. Nach vorangegangenen Entzündungen, Operationen oder in schlecht einsehbare Lungenregionen kann diese Markierung auch sinnvoll sein.
Hierfür wird in Narkose direkt vor der Operation unter CT-Kontrolle ein Draht hinter den Lungenknoten geschoben. In der Operation kann dieser Draht dann verfolgt und der Knoten so identifiziert und herzusgeschnitten werden. Abschließend wird meistens eine Thoraxdrainage eingelegt, um eine regelrechte Entfaltung der Lunge zu gewährleisten.
Nachsorge
Nach dem Eingriff werden unsere Patient:innen für wenige Tage stationär überwacht. Die Nachbehandlung erfolgt in enger Kooperation mit den behandelnden Kinderärzt:innen (Onkologie, Kinderradiologie und Ultraschallabteilung) in gemeinsamen Verlaufskontrollen. Je nach Ergebnis der feingeweblichen Untersuchung wird im Rahmen einer erneuten Besprechung in der Kindertumorkonferenz über die weitere Behandlung entschieden.
Malrotation/ Nonrotation/ Volvulus
Im Rahmen der embryonalen Entwicklung durchläuft der Magen-Darm-Trakt einen komplexen Entwicklungsprozess, bei dem sich der Darm dreht und Schritt für Schritt seinen richtigen Platz findet. Die Nonrotation und Malrotation bezeichnen jeweils Darmlageanomalien, bei denen diese Drehung nicht korrekt durchgeführt wird. Diese Lageanomalien müssen nicht zwingend Beschwerden bereiten und so finden sich gelegentlich bei Erwachsenen oder auch erst im hohen Alter eine solche Auffälligkeit als Zufallsbefunde. Jedoch stellen manche der Lageanomalien aufgrund des atypischen Darmverlaufs ein Risiko für akute oder chronische Erkrankungen dar.
Diagnostik- und Therapiekonzept
Ein Mal- oder Nonrotation bedarf primär keiner Therapie. Durch die fehlende Fixierung des Darms kann jedoch ein „Volvulus“, eine der gefürchtetsten Komplikationen im Säuglingsalter, auftreten. Dabei handelt es sich um eine akute Verdrehung des Darms um seine eigene Achse. Durch diese Verdrehung wird die Blutzufuhr des Darms abgeschnürt, sodass der Darm abstirbt. Die Patienten haben typischerweise stärkste Bauchschmerzen, Erbrechen und sind schwer krank. Nur eine sofortige Operation mit Befreiung des Darms kann hier unwiderruflichen Darmverlust vermeiden.
Eine weitere Herausforderung der untypischen Darmlage ist auch die diagnostische Verlässlichkeit bei „typischen“ Erkrankungen des Magen-Darm-Traktes. So zeigt eine Blinddarm-Entzündung (Appendizitis) nicht die typischen Schmerzen im rechten Unterbauch, weil der Wurmfortsatz eben an einem ganz anderen Ort im Bauch zu liegen kommt und so vielleicht zu spät erkannt wird.
Nachsorge
Nach der operativen Korrektur dauert es oft noch einige Tage bis Wochen, bis der Darm seine normale Tätigkeit wieder aufnimmt und das Kind normal ernährt werden kann. Solange ist eine Ernährung über die Vene nötig. Ihr Kind wird in dieser Zeit auf unserer Neugeborenen-Intensivstation betreut. Nach der Entlassung werden die Kinder primär durch den niedergelassenen Kinderarzt betreut. Zudem erfolgen begleitend regelmäßige Vorstellungen in unserer kinderchirurgischen Sprechstunde.
Meckel-Divertikel
Das Meckel-Divertikel ist eine Ausstülpung des Dünndarms, die durch eine mangelnde Rückbildung eines embryonalen Ganges zwischen Darm und Nabel (sog. Ductus omphaloentericus oder embryonaler Dottergang) entsteht. Bei etwa 2-4% der Bevölkerung zeigt sich ein Meckel-Divertikel, wobei nur bei ca. 2% der Betroffenen Beschwerden auftreten. Die Wahrscheinlichkeit für Beschwerden sinkt nach dem Alter von 2 Jahren. Das Divertikel kann sich wie der Wurmfortsatz entzünden (Appendizitis), innere Blutungen in den Dünndarm verursachen, sich in das Darmlumen einstülpen (Invagination) oder durch einen bindegewebigen Strang zu einem Darmverschluss führen (Ileus).
Diagnostik- und Therapiekonzept
Ein Meckel-Divertikel kann mit letzter Sicherheit nur mit einer Bauchspiegelung („Laparoskopie“) bestätigt oder ausgeschlossen werden. Es besteht zwar die Möglichkeit, ein Meckel-Divertikel in einer speziellen MRT-Untersuchung des Darmes („MRT-Sellink“) oder in einer speziellen nuklearmedizinischen Untersuchung („Szintigraphie mit Natriumpertechnetat 99mTc“) nachzuweisen, jedoch haben diese Untersuchungen nur eine beschränkte Aussagekraft. Besteht bei ihrem Kind der Verdacht auf ein Meckel-Divertikel wird der Fall in unserer interdisziplinären kinderchirurgisch-gastroenterologischen Fallkonferenz mit unseren Magen-Darm-Spezialisten der Kinderklinik besprochen und gemeinsam das weitere Vorgehen und die notwendige Diagnostik festgelegt.
Bei der Bauchspiegelung wird über einen kleinen Schnitt am Bauchnabel eine Arbeitshülse („Trokar“) in die Bauchhöhle eingebracht, die Bauchhöhle mit Gas aufgeblasen und eine Kamera eingebracht. Über weitere Arbeitshülsen im linken und rechten Unterbauch können weitere Arbeitsinstrumente in die Bauchhöhle eingebracht werden. Das Divertikel kann dann in der Bauchhöhle mit einem Klammernahtgerät („Stapler“) abgetrennt und über den Bauchnabel-Zugang entfernt werden. Der anschließende stationäre Aufenthalt im Krankenhaus dauert meist nicht länger als 3-4 Tage.
Nachsorge
- Eine spezielle kinderchirurgische Nachsorge ist zunächst nicht nötig.
- Wir verwenden für die Hautnähte ausschließlich selbstauflösendes Fadenmaterial, sodass ein Fadenzug entfällt.
- Eine Wundkontrolle sollte durch Ihren Kinderarzt bzw. einweisenden Arzt im Verlauf von 5 Tagen nach Entlassung erfolgen.
- Pflaster sollten nach 2 Tagen gewechselt werden. Die Klemmpflaster direkt an der Wunde sollten für mind. 7 Tage belassen werden.
- Duschen ist ab dem 5. postoperativen Tag erlaubt.
- Sollten Fragen zur Operation oder Beschwerden auftreten, können Sie jederzeit einen Termin in unserer kinderchirurgischen Allgemeinsprechstunde vereinbaren (Terminvereinbarung über unser Sekretariat unter der Telefonnummer 09131 – 85 32923 oder per Mail unter kinderchirurgie@uk-erlangen.de).
Morbus Hirschsprung
Beim Morbus Hirschsprung handelt es sich um eine angeborene Erkrankung, bei der die Nervenzellen in der Darmwand des Enddarms fehlen. Meistens ist das letzte Drittel des Dickdarms betroffen. Durch die fehlenden Nervenzellen zieht sich der betroffene Darmabschnitt zusammen und führt zu einer Störung des normalen Weitertransports des Stuhlgangs. Der Stuhlgang staut sich vor dem betroffenen Abschnitt an und führt zu einer Aufdehnung des Dickdarms („Megacolon“). Auffällig werden diese Kinder teilweise direkt nach der Geburt durch fehlendes Absetzen des ersten Stuhlgangs („Mekonium“) oder im Säuglings- und Kleinkindalter durch eine chronische Verstopfung. Die Symptome können so stark sein, dass sie einem Darmverschluss ähneln. Eine bakterielle Überwucherung des aufgestauten Stuhlgangs kann zu einem mitunter lebensbedrohlichen Zustand führen („toxisches Megacolon“).
Diagnostik- und Therapiekonzept
Sollte Ihr Kind direkt nach der Geburt Auffälligkeiten zeigen, werden wir zur Mitbeurteilung auf die Entbindungsstation oder auf die Neugeborenenstation hinzugezogen. Sollten sich erst zu einem späteren Zeitpunkt Symptome zeigen, die an einen Morbus Hirschsprung denken lassen, erfolgt meist eine Vorstellung in unserer kinderchirurgischen Sprechstunde. Wir bitten Sie zu diesem Termin bereits vorhandene Untersuchungsergebnisse (z.B. Ultraschall, Laborwerte, Ergebnisse aus anderen Krankenhäusern) mitzubringen. Wir werden dann entscheiden, welche weiteren Untersuchungen notwendig sind. Diese können eine Ultraschalluntersuchung des Bauches, eine Röntgen-Untersuchung des Dickdarms („Colon-Kontrast-Einlauf“) oder eine Gewebeentnahme aus der Schleimhaut des Dickdarms zur mikroskopischen Untersuchung beinhalten. Letztere ist der Goldstandard zur Diagnosesicherung eines Morbus Hirschsprung.
Bestätigt sich in den Untersuchungen die Diagnose eines Morbus Hirschsprung ist in der Regel eine Operation notwendig, um den Darmabschnitt mit den fehlenden Nervenzellen zu entfernen. In Ausnahmefällen ist der betroffene Darmabschnitt aber sehr kurz (sog. „ultra-short-Variante“), in diesen Fällen gibt es verschiedene Behandlungsmethoden, die ausführlich mit Ihnen besprochen werden können. Insbesondere bieten wir die Option der Sakraler Neuromodulation im Rahmen von klinischen Studien an, mit der wir sehr gute Therapierfolge bei betroffenen Patienten erzielen.
Bei früher Diagnosestellung und langstreckigen Segmenten wird oft zunächst ein künstlicher Darmausgang angelegt, um den betroffenen Darm auszuschalten und das Kind gedeihen zu lassen. Für die definitive Operation zur Entfernung des betroffenen Abschnitts sind verschiedene Techniken beschrieben: entweder erfolgt die Entfernung vom Anus aus oder per Bauchspiegelung (minimal-invasiv, laparoskopisch), manchmal auch in Kombinationstechnik. Die von uns angewandte Technik entspricht dem Operationsverfahren nach Swenson.
Nachsorge
Bei Patienten mit Morbus Hirschsprung ist nach der Operation meistens eine langfristige Betreuung nötig. Diese realisieren wir in unserer koloproktologischen Spezialsprechstunde, in der wir für jeden Patienten ein individuelles Therapiekonzept erstellen. Dieses kann Bougierungen des Analkanals, Behandlung mit Stuhlweichmachern, Einläufe oder auch die Sakrale Neuromodulation enthalten.
Nebennierentumoren
Die Nebennieren liegen in direkter Nachbarschaft zu den Nieren, es handelt sich dabei jedoch um eine paarige Hormondrüse und somit um ein völlig unterschiedliches Organ. Die Nebennierenrinde produziert Steroidhormone wie z.B. Cortison und ist an der Regulation des Wasser-, Zucker- und Mineralstoffhaushalts beteiligt. Das Nebennierenmark ist ein Teil des sympathischen Nervensystems und produziert die Stresshormone Adrenalin und Noradrenalin. Von beiden Teilen können gut- und bösartige Tumoren ausgehen, die entsprechend mit einer erhöhten Hormonproduktion einhergehen können. Der häufigste Nebennierentumor bei Kindern ist das Neuroblastom, der vom autonomen Nervensystem ausgeht.
Diagnostik- und Therapiekonzept
Die Diagnostik von Tumoren der Nebennieren erfolgt in der Regel durch unsere Kollegen der Kinderonkologie. Hier werden leitliniengerechte diagnostische Verfahren wie z.B. die Bestimmung von Hormonspiegeln oder auch bildgebende Verfahren wie Ultraschall, MRT oder Computertomographie durchgeführt. Nach Diagnosestellung erfolgt eine Vorstellung in unserem interdisziplinären Tumorboard, in dem gemeinsam das weitere Vorgehen festgelegt wird. Nicht jeder Tumor bedarf unbedingt einer Operation. Wird jedoch eine Operation mit Entfernung der Nebenniere empfohlen, vereinbaren wir mit den Eltern einen Termin in unserer kinderchirurgischen Sprechstunde zur Operationsplanung. Hier sichten wir alle Befunde auf Vollständigkeit und klären über die geplante Operation und Narkose auf.
Die Operation selber erfolgt entweder über einen Bauchschnitt durch die Bauchhöhle (transabdominell) oder über einen Schnitt in der Flanke (lumbaler Zugang). Bei älteren Kindern kann die Operation auch minimal-invasiv in der Schlüsselloch-Technik von der Flanke aus erfolgen (retroperitoneoskopisch). Beim Zugang durch die Bauchhöhle werden zunächst die darüber liegenden Organe (Dickdarm, Leber, Gallenblase, Zwölffingerdarm) zur Seite geschoben und das Bett der Nebenniere freigelegt. Die Nebenniere liegt in direkter Nachbarschaft zu großen Blutgefäßen wie der Bauchschlagader, der unteren Hohlvene oder den Blutgefäßen der Niere, die bei der Operation sicher identifiziert und geschont werden müssen. Die Nebenniere wird dann von der Blutversorgung abgetrennt, aus der Kapsel herauspräpariert, das Präparat zur feingeweblichen Untersuchung verschickt und anschließend die Operationswunde wieder verschlossen.
Meist folgt direkt nach der Operation die Überwachung auf unserer Kinderintensivstation. Hier werden eventuell auftretende Blutdruck- oder Hormonschwankungen überwacht und ausgeglichen. In der Regel kann Ihr Kind bereits nach wenigen Stunden oder am folgenden Tag auf unsere kinderchirurgische Normalstation übernommen werden. Der anschließende stationäre Aufenthalt im Krankenhaus dauert meist nicht länger als einige Tage.
Nachsorge
Die Nachbehandlung erfolgt in enger Kooperation mit den behandelnden Kinderärzt:innen (Onkologie, Endokrinologie, Ultraschallabteilung) in gemeinsamen Verlaufskontrollen. Je nach Ergebnis der feingeweblichen Untersuchung wird im Rahmen einer erneuten Besprechung in der Kindertumorkonferenz über die weitere Behandlung entschieden.
Nekrotisierende Enterokolitis
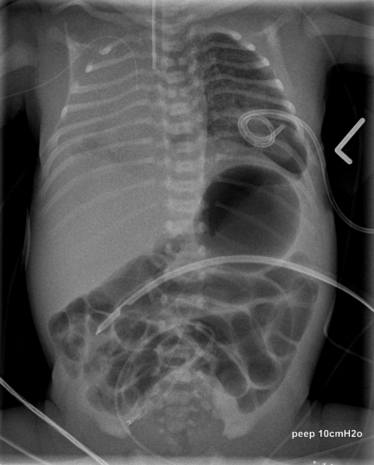
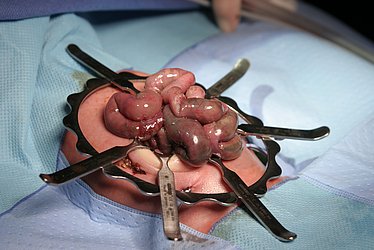
Die nekrotisierende Enterokolitis ist eine schwerwiegende Darmerkrankung des Früh- und Neugeborenen, bei der trotz modernster Therapie noch immer bis zu 30% der Betroffenen versterben. Durch das unreife Immunsystem, die Belastung von Bakterien und viele weitere Faktoren, die noch nicht vollständig untersucht sind, kommt es zur Entzündung einzelner Darmabschnitte. Klinisch fallen die Patient:innen zunächst durch ein ausladendes Abdomen, blutige Stühle und Venenzeichnung am Bauch auf. Das Krankheitsbild kann aber schnell in eine Blutvergiftung (Sepsis) mit Atmungs- und Kreislaufstörungen übergehen, durch die die betroffenen Neugeborenen lebensbedrohlich krank sind.
Diagnostik- und Therapiekonzept
Die Diagnostik und Therapie erfolgt primär durch die Kolleg:innen der Neugeborenenintensivstation. Bei ersten Anzeichen werden die Patient:innen umgehend mit Antibiotika-Gaben behandelt. Zudem bleiben die Patient:innen nüchtern, um die betroffenen Darmabschnitte zu entlasten. In den Blutwertkontrollen kann die Entzündung abgelesen werden. Zudem erfolgen sonographische Kontrollen, die Gasbläschen in der Darmwand zeigen. Der Darm kann sich nicht mehr richtig bewegen, sodass die Nahrung nicht mehr richtig transportiert werden kann. In einem Röntgenbild vom Abdomen zeigen sich weite, ausgedehnte Darmschlingen. In manchen Fällen ist die Entzündung bereits so weit fortgeschritten, dass es zum Darmdurchbruch (Perforation) gekommen ist.
Bei schwerer Entzündung, die kein Therapie-Ansprechen auf Antibiotika und Nahrungskarenz zeigt, und bei Darmdurchbruch muss die Therapie in Rücksprache mit den behandelnden Neonatolog:innen und Kinderchirurg:innen auf eine Operation umgestellt werden. Die Operation erfolgt entweder im Operationssaal oder direkt auf der neonatologischen Intensivstation. Nach einem Bauchschnitt wird der gesamte Darm ausführlich untersucht. Schwer entzündlich veränderte Darmanteile müssen dabei entfernt werden. Wegen der ausgeprägten Entzündung ist oftmals ein Wiederanschluss des Darmes nicht direkt möglich: wir legen dann einen künstlichen Darmausgang (Stoma) an der Bauchdecke Ihres Kindes an. So kann die Entzündung abheilen und die Operation zum Wiederanschluss des Darms dann geplant nach einigen Wochen erfolgen.
Nachsorge
Die Nachbehandlung erfolgt in enger Kooperation mit den behandelnden Kinderärzt:innen (Neonatologie, Neuropädiatrie, Ultraschallabteilung) in gemeinsamen Verlaufskontrollen. Patient:innen mit Stoma werden an unsere kinderchirurgische Sprechstunde angebunden. Hier erfolgt die regelmäßige Beratung (in Zusammenarbeit mit Stomatherapeuten bei Ihnen zuhause) und dann auch die Planung der Stomarückverlagerung.
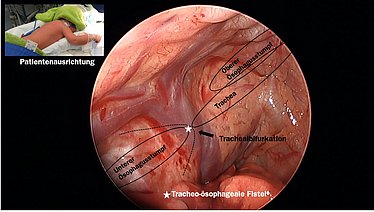
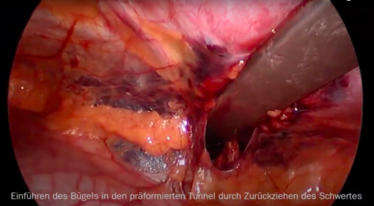
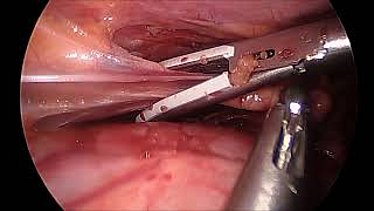
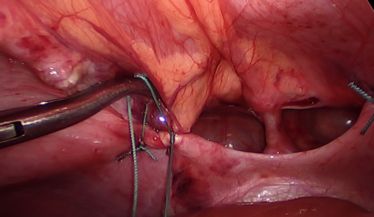
Ösophagusatresie
Bei der Ösophagusatresie liegt eine Fehlbildung der Speiseröhre vor: es kommt zum Abbruch der Durchgängigkeit, sodass kein Speichel und keine Nahrung geschluckt und in den Magen weitertransportiert werden können. Die Länge des Defektes kann dabei unterschiedlich sein und bestimmt das Ausmaß der Erkrankung. Die Fehlbildung tritt oft in Kombination mit einer Verbindung der Speiseröhre zur Luftröhre auf, sodass die Atmung der Patienten auch betroffen sein kann. Diese Verbindung (Fistel) ist in den meisten Fällen zwischen der Luftröhre und dem unteren Anteil der Speiseröhre mit Verbindung zum Magen.
Oftmals fällt die Erkrankung bereits vor der Geburt auf (zu große Fruchtwassermenge (Polyhydramnion) und Darstellung im Ultraschall). In vielen Fällen liegen Begleiterkrankungen (des Herzens, der Nieren, des Skeletts, des Darms) vor, sodass eine umfassende Betreuung erfolgen muss.
Diagnostik- und Therapiekonzept
Sollte während der Schwangerschaft die Diagnose bereits gestellt worden sein, erfolgen ausführliche Gespräche mit Ihnen und den Kollegen der Neugeborenen-Intensivstation. Wir klären Sie über die weitere Therapie auf und sprechen über Ihre Fragen.
Nach der Geburt muss die Atmung Ihres Kindes sichergestellt werden. Bei Anlage einer Magensonde zeigt sich ein federnder Widerstand. Es wird eine Röntgenaufnahme durchgeführt, die die Diagnose bestätigt, und weitere Untersuchungen (Ultraschall, Herz-Echo) durchgeführt, da oftmals Begleitfehlbildungen auftreten können.
Die operative Korrektur wird in den ersten Lebenstagen durchgeführt und ist abhängig von der Länge des Defektes und dem Vorhandensein einer Fistel. Primär ist das Ziel der Verschluss der Fistel und die Herstellung der Durchgängigkeit der Speiseröhre. Es kann sein, dass dies bei langen Defekten zunächst nicht möglich ist. Dann wird eine Öffnung durch die Bauchdecke angelegt, über die ein Schlauch eingelegt und die Gabe von Muttermilch/Säuglingsnahrung erfolgen kann. Der Wiederanschluss der Speiseröhre kann dann nach einigen Wochen durchgeführt werden. Sofern keine Kontraindikationen bestehen, erfolgt die Operation in unserem Haus immer minimal-invasiv (thorakoskopisch).
Nachsorge
Die Nachbehandlung der Ösophagusatresie ist komplex und bedarf in vielen Fällen einer Vielzahl von Fachärzt:innen und -therapeut:innen. Nach mehreren Wochen auf der Neugeborenenintensivstation und der Zeit zum Erlernen des Schluckens und Trinkens erhalten die Patienten Nachsorgetermine in der Kinderchirurgie und Gastroenterologie. Wir arbeiten dabei eng mit der Selbsthilfeorganisation KEKS e.V. und dem Bunten Kreis zusammen, die einen Übergang ins häusliche Umfeld und notwendige Folgetermine nach einer festgelegten Nachsorge organisieren.
Ovarialzysten
Ovarialzysten sind eine häufige Diagnose der Eierstöcke, die primär nicht zwingend eine Therapie bedürfen. Es handelt sich in den meisten Fällen um harmlose Follikelzysten, die vom Körrper selber abgebaut werden. Nur in den wenigen Fällen, die aufgrund von Beschwerden oder Größe operativ entfernt werden müssen, ist es wichtig zu klären, um was für eine Zyste es sich handelt. In selteneren Fällen können Raumforderungen an den Ovarien jedoch auch mehrere kleine Zysten oder auch feste Bestandteile beinhalten, die z.B. auf einen Keimzelltumor hinweisen. Ovarialzysten können grundsätzlich in jedem Alter, auch schon vor der Geburt, auffallen. Die Befunde häufen sich jedoch mit Beginn der Pubertät.
Diagnostik- und Therapiekonzept
Auch wenn eine Zyste an sich harmlos ist, kann jedoch die Größe derselben ein Problem darstellen. Bei einem Durchmesser von mehr als 4-5cm steigt das Risiko, dass der Eierstock verdreht werden kann. Das nennen wir „Ovarialtorsion“. Hierdurch wird die Blutversorgung für das Organ teilweise oder vollständig unterbrochen, was typischerweise plötzliche, stärkste Schmerzen, Übelkeit und evtl. auch Erbrechen verursacht. In diesem Fall ist es von höchster Priorität, die Verdrehung im Rahmen einer Bauchspiegelung (Laparoskopie) so schnell wie möglich aufzuheben, um das Ovar zu retten.
Um das Risiko einer solchen „Torsion“ zu reduzieren, empfehlen wir bei Zysten >4-5cm eine operative Entfernung dieser Zyste unter Schonung des Ovars.
Wenn bei ihrem Kind der Verdacht auf einen Tumor bestehen sollte, sind Blutentnahmen und eine verlässliche Bildgebung mittels Sonographie und/oder Magnetresonanztomographie (MRT) notwendig. Die weitere Therapie und ggf. Operation erfolgt in enger Kooperation mit den Kollegen der Kinderonkologie und Kinder- und Jugend-Gynäkologie.
Nachsorge
- Eine spezielle kinderchirurgische Nachsorge ist zunächst nicht nötig.
- Wir empfehlen aber regelmäßige sonographische Verlaufskontrollen in unserer kinderchirurgischen Sprechstunde zur sonographischen Darstellung der Lage und Durchblutung des Ovars.
- Wir verwenden für die Hautnähte ausschließlich selbstauflösendes Fadenmaterial, sodass ein Fadenzug entfällt.
- Eine Wundkontrolle sollte durch Ihren Kinderarzt bzw. einweisenden Arzt im Verlauf von 5 Tagen nach Entlassung erfolgen.
- Duschen ist ab dem 5. postoperativen Tag erlaubt.
- Sollten Fragen zur Operation oder Beschwerden auftreten, können Sie jederzeit einen Termin in unserer kinderchirurgischen Allgemeinsprechstunde vereinbaren (Terminvereinbarung über unser Sekretariat unter der Telefonnummer 09131 – 85 32923 oder per Mail unter kinderchirurgie@uk-erlangen.de).
Phimose
Bei einer Phimose handelt es sich um eine Verengung der Vorhaut, sodass sie sich nicht über die Eichel zurückziehen lässt. Im Rahmen der kindlichen Entwicklung ist diese normal. Bis zur Pubertät sollte sich die dehnbare Vorhaut zunehmend weiten und natürliche Verklebungen gelöst haben. Während der Entwicklung kann es zur Entzündung der Vorhaut kommen (Balanitis), die durch lokale Salbentherapie behandelt werden kann. Bei immer wiederkehrenden Entzündungen kann es zur Ausbildung eines narbigen Schnürrings kommen, der das Zurückziehen der Vorhaut zudem verhindert. Außerdem gibt es Hauterkrankungen, die auch zu einer Vorhautenge durch Narbenbildung führen können (z.B. Lichen sclerosus et atrophicus). Eine bestehende Phimose über die Pubertät hinaus kann zu rezidivierenden Entzündungen und Schmerzen bei der Erektion führen.
Diagnostik- und Therapiekonzept
Klinisch zeigt sich eine relevante Vorhautenge, sodass das Zurückziehen der Vorhaut nicht möglich ist. Beim Wasserlassen kann es dabei manchmal zum Ballonieren, also Aufspannen der Vorhaut, kommen. Eine Balanitis zeigt dich klassischen Zeichen einer Entzündung mit schmerzhafter Rötung und Schwellung der Vorhaut und des Penisschaftes.
Eine Phimose kann lokal durch steroidhaltige Salben behandelt werden. Führt die konservative Behandlung nicht zum Erfolg oder bestehen wiederkehrende Balanitis oder das Vorliegen eines Lichen sclerosus et atrophicus, ist die Indikation zur Beschneidung (Circumcision) gegeben.
Technisch erfolgt immer eine radikale Circumcision, da sich hier die besten postoperativen Ergebnisse zeigen. Nur auf ausdrücklichen Wunsch kann auch eine Teilbeschneidung erfolgen. Die Circumcision wird bei uns ambulant und in Vollnarkose durchgeführt. Nachdem Ihr Kind sich von der Narkose erholt hat, etwas gegessen hat und unauffällige Werte in der Überwachung zeigt, ist eine Entlassung noch am Operationstag möglich. Nur bei Besonderheiten im Einzelfall oder bei Kindern im ersten Lebensjahr ist eine Überwachung über 1-2 Nächte notwendig.
Nachsorge
- Eine spezielle kinderchirurgische Nachsorge ist zunächst nicht nötig.
- Wir verwenden für die Hautnähte ausschließlich selbstauflösendes Fadenmaterial, sodass ein Fadenzug entfällt.
- Eine Wundkontrolle sollte durch Ihren Kinderarzt bzw. einweisenden Arzt im Verlauf von 5 Tagen nach Entlassung erfolgen.
- Duschen ist ab dem 5. postoperativen Tag erlaubt.
- Sollten Fragen zur Operation oder Beschwerden auftreten, können Sie jederzeit einen Termin in unserer kinderchirurgischen Allgemeinsprechstunde vereinbaren (Terminvereinbarung über unser Sekretariat unter der Telefonnummer 09131 – 85 32923 oder per Mail unter kinderchirurgie@uk-erlangen.de).
Pilonidalsinus/Abszesse
Ein Pilonidalsinus (von lateinisch pilus = Haar und nidus = Nest) entsteht durch eingewachsene Haare in der Gesäßfalte über dem Kreuzbein. Typischerweise sind in der Tiefe der Gesäßfalte kleine Öffnungen sichtbar. Der Pilonidalsinus kann sich entzünden und vereitern, man spricht dann von einem Abszess. Dies führt zu starken Schmerzen beim Sitzen und Austritt von Eiter über die kleinen Öffnungen in der Gesäßfalte.
Abszesse sind Eiteransammlungen, die auch an anderen Körperstellen entstehen können, z.B. durch einen infizierten Insektenstich oder einen entzündeten Lymphknoten am Hals. Ein Abszess zeichnet sich durch Rötung, Schwellung, Schmerzen und Überwärmung aus.
Diagnostik- und Therapiekonzept
Der Pilonidalsinus und Abszesse sind in der Regel Blickdiagnosen. Ergänzend kann bei bestimmten Fragestellungen eine Ultraschalluntersuchung durchgeführt werden. Abszesse müssen in der Regel in Narkose eröffnet werden, um den Eiter zu entfernen. Auch ein Pilonidalsinus muss – egal ob akut entzündet oder nicht – chirurgisch entfernt werden. Dabei entsteht eine Wundhöhle, die für die weitere Wundbehandlung durch eine Tamponade offen gehalten wird: unter Wundspülungen und lokaler Therapie ab dem 1. postoperativen Tag kann die Wundhöhle von innen nach außen zuheilen. Hierzu werden auch Ihr Kind und Sie als Eltern angeleitet, um dies selbstständig zuhause durchzuführen. Die Wunde muss in der Regel 1-3x täglich gespült und ein neuer Verband angelegt werden. Sobald Sie sich mit den Wundspülungen ausreichend sicher fühlen, können Sie Ihr Kind mit nach Hause nehmen.
Nachsorge
- Die Wundspülungen müssen zuhause bis zum vollständigen Abheilen der Wunde fortgeführt werden.
- Bei Entlassung vereinbaren wir mit Ihnen die ersten Termine zur Wundkontrolle in unserer kinderchirurgischen Sprechstunde.
- Sollte die Wundheilung regelrecht verlaufen, können weitere Kontrollen auch durch den niedergelassenen Kinderarzt durchgeführt werden.
- Duschen ist ab dem Entlasstag erlaubt.
- Sollten Fragen zur Operation oder Beschwerden auftreten, können Sie jederzeit einen Termin in unserer kinderchirurgischen Allgemeinsprechstunde vereinbaren (Terminvereinbarung über unser Sekretariat unter der Telefonnummer 09131 – 85 32923 oder per Mail unter kinderchirurgie@uk-erlangen.de).
Pleuraempyem
Unter Pleuraempyem versteht man eine Vereiterung im Raum zwischen Rippen- und Lungenfell, die sich in Folge einer verschleppten oder trotz Therapie fortschreitenden Lungenentzündung entwickelt. Es handelt sich dementsprechend um eine schwere, meist bakteriell bedingte Entzündung, die durch Antibiotika allein nicht mehr behandelbar ist.
Diagnostik- und Therapiekonzept
Die Diagnose wird durch eine Ultraschalluntersuchung gestellt. Zur genauen Beurteilung des Ausmaßes sowie zur Operationsplanung erfolgt zusätzlich eine Computertomographie des Brustkorbs. Der Eingriff wird in minimal-invasiver Schlüssellochtechnik vorgenommen, wobei 3 Arbeitshülsen („Trokar“) in die Bauchhöhle eingebracht werden. Unter Kamerasicht wird dann mithilfe langer Instrumente der Eiter rausgespült, Beläge entfernt, Verklebungen gelöst und die Lunge befreit. Abschließend wird eine Drainage eingelegt, über die auch nach der Operation noch Wundflüssigkeit ablaufen kann und die der Lunge hilft, sich wieder vollständig zu entfalten. Für die erste Zeit nach der Operation werden die Patient:innen auf der Kinderintensivstation überwacht und nach Stabilisierung von Atmung und Kreislauf auf der kinderchirurgischen Station weiterbetreut.
Nachsorge
Die Nachbehandlung erfolgt in enger Kooperation mit den behandelnden Kinderärzten (Pneumologen, Lungenfachärzten) in gemeinsamen Verlaufskontrollen. Auch Krankengymnastik spielt in der Nachsorge eine wichtige Rolle und wird zusammen mit den Eltern noch im stationären Aufenthalt organisiert.
Schilddrüsenerkrankungen
Die Gründe für Operationen an der Schilddrüse im Kindes- und Jugendalter sind vielfältig. Autoimmunerkrankungen, wie der Morbus Basedow, können beispielsweise zu einer starken Schilddrüsenüberfunktion und Organvergrößerung (Hyperplasie) führen, die nicht immer auf eine medikamentöse Therapie ansprechen. Auch knotige Veränderungen mit gesteigerter Schilddrüsenhormonaktivität, sogenannte autonome Adenome, können eine Operation erfordern. In seltenen Fällen kann es bereits im Kindesalter zu bösartigen Veränderungen an der Schilddrüse kommen, die chirurgisch entfernt werden müssen.
Diagnostik- und Therapiekonzept
Die Entscheidung zur Operation an der Schilddrüse erfolgt in enger Zusammenarbeit mit den behandelnden Kinderärzten. In jedem Fall erfolgen zunächst eine Blutuntersuchung mit Bestimmung der Schilddrüsenhormone und anderer wichtiger Parameter sowie eine Ultraschalluntersuchung der Schilddrüse. Je nach Verdachtsdiagnose kann zur weiteren Abklärung eine Szintigraphie veranlasst werden. Hierbei handelt es sich um eine Untersuchungsmethode, bei der nach Gabe von radioaktiv markiertem Jod, welches sich in der Schilddrüse anreichert, die Stoffwechselaktivität von Schilddrüsenveränderungen gemessen werden kann.
Bei fehlendem Therapieansprechen oder unklaren Befunden ist ein operatives Vorgehen indiziert. Man unterscheidet die Entfernung einzelner Schilddrüsenknoten von der Entfernung eines Schilddrüsenlappens (Hemithyreoidektomie) von der kompletten Schilddrüsenentfernung (Thyreoidektomie). Das jeweilige Vorgehen richtet sich nach der vorliegenden Schilddrüsenveränderung. Der Eingriff erfolgt kooperativ mit erfahrenen Kolleg:innen der Erwachsenenchirurgie. Während der Operation wird ein sogenanntes Neuromonitoring durchgeführt. Hierbei wird der Kehlkopfnerv (Nervus recurrens), welcher für die Funktion der Stimmbänder zuständig ist und der auf beiden Seiten dicht an der Schilddrüse vorbeizieht, elektrisch stimuliert. Die Ableitung erfolgt von den Stimmbändern über Elektroden am einliegenden Beatmungsschlauch. Somit ist eine Schonung des Nervs während der Operation möglich. Vor und nach der Operation erfolgen außerdem HNO-ärztliche Kehlkopfuntersuchungen zum Nachweis der intakten Stimmbandfunktion. Das entnommene Schilddrüsengewebe wird in der Pathologie genau untersucht. Die weitere Behandlung richtet sich nach der zugrunde liegenden Erkrankung.
Nachsorge
Die Nachbehandlung erfolgt in enger Kooperation mit den behandelnden Kinderärzt:innen (Endokrinologie, Onkologie, Ultraschallabteilung) in gemeinsamen Verlaufskontrollen. Die eventuell notwendige medikamentöse Schilddrüsenhormontherapie wird anhand von Blutwerten bestimmt. Patient:innen mit bösartigen Tumoren werden streng nach Vorgabe von Behandlungsprotokollen behandelt und nachgesorgt. Die gemeinsamen Befundbesprechungen finden in den Kindertumorkonferenzen mit allen beteiligten Fachabteilungen statt.
Steißbeinteratom
Das Steißbeinteratom ist ein uneinheitlicher (heterogener) Keimzelltumor aus vielen verschiedenen Zell- und Gewebearten. Man unterscheidet gutartige (reife) Tumoranteile, bei denen die Tumorzellen zu anderen im Körper vorkommenden Zellarten ausdifferenziert sind (z.B. Drüsengewebe, Nervenzellen, Knochen) von bösartigen (unreifen) Tumoranteilen, bei denen die Tumorzellen keinem körpereigenen Gewebe gleichen. Der Tumor haftet dem Steißbein fest an und erhält seine Blutversorgung über eigene Blutgefäße aus dem kleinen Becken. Es können äußerlich der Steißregion aufsitzende sowie nach innen ins Becken reichende Tumoranteile vorliegen. Steißbeinteratome können eine beachtliche Größe erreichen.
Diagnostik- und Therapiekonzept
Häufig wird das Steißbeinteratom bereits während der Schwangerschaft in den Ultraschallvorsorgeuntersuchungen erkannt und dann regelmäßig kontrolliert. In enger Zusammenarbeit mit den Kolleg:innen der Frauenklinik und der Kinderklinik führen wir Beratungsgespräche mit den werdenden Eltern vor der Entbindung durch. Die Entbindung wird in der Regel per Kaiserschnitt geplant, um ein Einreißen des Tumors während einer spontanen Geburt zu verhindern. Die Erstversorgung des Neugeborenen übernehmen die Kinderärzt:innen der Früh- und Neugeborenenstation (Neonatologie). Die Operation wird dann nach sorgfältiger Vorbereitung in den ersten 72 Lebensstunden geplant. Neben der vollständigen Tumorentfernung ist hierbei insbesondere die Rekonstruktion des Gesäßes und Beckenbodens von besonderer Bedeutung. Nach dem Eingriff erfolgt die weitere Überwachung auf der Neonatologie.
Nachsorge
Die Nachbehandlung erfolgt in enger Kooperation mit den behandelnden Kinderärzt:innen der Neuropädiatrie über das Sozialpädiatrische Zentrum in gemeinsamen Verlaufskontrollen.
Stumpfes Bauchtrauma
Unter dem Überbegriff des stumpfen Bauchtraumas sind verschiedene Verletzungen der Bauchorgane durch äußere Krafteinwirkung (z.B. Unfälle) zusammengefasst, wobei die Bauchdecke immer intakt bleibt. Es können also schwerwiegende Folgen entstehen, obwohl sich von außen oftmals nichts oder nur eine kleine Prellmarke zeigt. Kinder sind im Vergleich zu Erwachsenen durch unterschiedliche Größenverhältnisse der Organe und der schützenden Knochen häufiger betroffen. Verletzungen der inneren Organe betreffen vor allem die Milz, die Leber und die Nieren. Die Organe können Hämatome („blaue Flecke“) innerhalb der Organkapsel oder Zerreißungen (Rupturen) mit Blutung in die Bauchhöhle aufweisen.
Diagnostik- und Therapiekonzept
Die Patient:innen werden nach Unfällen meist mit dem Rettungsdienst in unsere Klinik gebracht. In schweren Fällen ist ein Schockraummanagement, also die Zusammenarbeit verschiedener Fachdisziplinen zum Ausschluss lebensbedrohlicher Verletzungen notwendig. Immer kommt es zu starken Bauchschmerzen – Bauchdeckenspannung (Abwehrspannung), Temperaturanstieg, Schulterschmerzen und Schockzeichen (instabiler Herz-Kreislauf) können auftreten. Zur genauen Darstellung der Verletzungen ist die Sonographie und eine Computertomographie am wichtigsten. Die Verletzungen der inneren Organe können in fast allen Fällen konservativ durch Bettruhe und prophylaktische Antibiotikatherapie behandelt werden. Es erfolgt die initiale Überwachung auf unserer pädiatrischen Intensivstation. Hier werden die Vitalparameter ununterbrochen kontrolliert, sonographische Kontrollen durchgeführt und ggf. Medikamente und Blutprodukte verabreicht. In seltenen Fällen zeigen sich so ausgeprägte Organzerreißungen, dass eine Operation mit dem Ziel des Organerhalts notwendig ist. Die Patient:innen werden bei stabilen Vitalparametern auf unsere kinderchirurgische Normalstation übernommen und nach mehreren Tagen vorsichtig mobilisiert.
Nachsorge
Die Nachsorge des stumpfen Bauchtraumas beinhaltet regelmäßige Kontrollen in unserer kinderchirurgischen Sprechstunde. Wir empfehlen die Sportkarenz über mehrere Wochen, abhängig vom Ausmaß der Organverletzung.
Thoraxdeformitäten
Die Trichterbrust (Pectus excavatum) und die Kielbrust (Pectus carinatum, Hühnerbrust genannt) zählen zu den angeborenen (kongenitalen) Formfehlbildungen des Brustkorbs (Thorax). Die Ursachen sind nicht abschließend geklärt. Während bei der Trichterbrust eine Einsenkung (Impression) des Brustbeins (Sternum) sowie der angrenzenden Rippen vorliegt, zeigt sich bei der Kielbrust eine Vorwölbung (Protrusion) der vorderen Brustwand. Begleitend können Drehfehlstellungen des Brustbeins vorliegen, die zu einem seitenbetonten und asymmetrischen Befund führen. Die Formvarianten sind sehr vielfältig. Auch Mischformen mit Trichter- und Kielkomponenten kommen vor. Nicht immer ist die Fehlbildung direkt nach Geburt erkennbar. Meist bildet sie sich im Laufe der körperlichen Entwicklung aus und fällt nicht selten in der Pubertät erstmalig auf. Nach abgeschlossenem Körperwachstum hat die Fehlbildung ihren endgültigen Ausprägungsgrad erreicht. Die Trichterbrust kommt viermal häufiger vor als die Kielbrust. Jungen sind häufiger betroffen als Mädchen.
Diagnostik- und Therapiekonzept
In unserer Sprechstunde für Thoraxdeformitäten betreuen und beraten wir Patient:innen jeden Alters mit Brustkorbfehlbildungen jeder Art. Hier werden im Rahmen einer gründlichen körperlichen Untersuchung nicht nur detaillierte Vermessungen des Brustkorbs vorgenommen, sondern auch 3D-Aufnahmen angefertigt. Je nach Bedarf werden ergänzend Untersuchungen von Herz und Lungen veranlasst (EKG, Herzultraschall, Lungenfunktionstestung, Belastungsanalyse) oder eine radiogische Schnittbildgebung (MRT) durchgeführt.
Sowohl für die Trichterbrust als auch für die Kielbrust bieten wir nicht-operative sowie chirurgische Behandlungsmöglichkeiten an, wobei die Dringlichkeit zur Therapie im Wesentlichen vom Leidensdruck der Patient:innen abhängt. Zur Aufrichtung einer Trichterbrust kann die Saugglocke nach Klobe zum Einsatz kommen, die während einer mehrmals täglichen äußerlichen Anwendung ein Vakuum über dem Trichter erzeugt. Zum Absenken einer Kielbrust kann der dynamische Kompressionsgurt maßangefertigt werden, der einen äußerlichen Druck auf die Vorwölbung des Brustbeins aufbringt. Konservative Therapieansätze mit den genannten Hilfsmitteln werden ambulant von uns begleitet.
Alternativ führen wir operative Brustwand-Korrekturen durch. Die Trichterbrust wird durch die OP-Technik nach Nuss in minimal-invasiver Schlüssellochtechnik mit Hilfe eines Bügels durch Druck hinter dem Brustbein aufgerichtet. Die Kielbrust lässt sich in umgekehrter Nuss-Technik durch Druck eines Bügels auf das Brustbein korrigieren. Die erforderliche Entfernung der eingebrachten Bügel findet nach 18 bis 24 Monaten operativ statt. Für die Korrektur außergewöhnlich komplexer Fehlbildungen, bei denen die gängigen Operationsmethoden nicht in Frage kommen, haben wir ein spezielles Operationsverfahren (ESCR – elastic stable chest repair) entwickelt, bei dem Brustbein und Rippen nach Einkerbungen am Knochen anatomisch geformt und anschließend mit Hilfe elastischer Implantate stabilisiert werden.
Alle Therapie-Optionen werden von uns in der Arbeitsgruppe kindliche Thoraxchirurgie wissenschaftlich ausgewertet und begleitet.
Nachsorge
Vor, während und nach einer Therapie begleiten wir unsere Patient:innen in unserer Thoraxdeformitäten-Sprechstunde, wo die Behandlung individuell abgestimmt und fortlaufend angepasst wird.
Thymushyperplasie
Der Thymus (Bries) ist eine Drüse, die hinter dem Brustbein (Sternum) sitzt und zu den Organen des Immunsystems zählt. Eine Vergrößerung (Hyperplasie) wird im Kindes- und Jugendalter klassischerweise in Zusammenhang mit der Autoimmunkrankheit Myasthenia gravis beobachtet. Hier richten sich Immunzellen, die im Thymus produziert werden, gegen körpereigenes Gewebe, stören die Steuerung zwischen Nervenzellen und Muskulatur und führen dadurch zu einer Muskelschwäche.
Diagnostik- und Therapiekonzept
Die Entscheidung zur Entfernung des Thymus erfolgt in enger Zusammenarbeit mit den behandelnden Kinderärzten der Neuropädiatrie. Zur Operationsplanung wird eine Magnetresonanztomographie (MRT) des Brustkorbs (Thorax) angefertigt. Das Operationsverfahren der Wahl ist die minimal-invasive Schlüssellochtechnik. Standardmäßig nehmen wir eine beidseitige Brusthöhlenspiegelung vor. Hierbei kann der eng benachbarte Zwerchfellnerv, der sowohl rechts als auch links neben dem Herzen und dicht am Thymus entlang verläuft, auf beiden Seiten in seinem gesamten Verlauf gesichtet und geschont werden. Das Risiko einer Nervenverletzung wird somit deutlich reduziert. Auch bis in den Halsbereich hineinragende Thymusanteile lassen sich unter beidseitiger Sichtkontrolle besser vollständig mit entfernen.
Nachsorge
Die Nachbehandlung erfolgt wiederum in enger Kooperation mit den behandelnden Kinderärzten (Neuropädiatern) in gemeinsamen Verlaufskontrollen.
Urachusfistel
Eine häufige Ursache für einen nässenden Nabel bei Säuglingen ist die Urachusfistel. Dabei handelt sich um eine Struktur, die sich nach der normalen embryonalen Entwicklung nicht vollständig zurückgebildet hat. In den ersten Lebenswochen besteht eine Verbindung von der Blase zum Bauchnabel, über welche sich Urin entleeren kann. Dieser Gang verschließt sich in der Regel spätestens nach der Geburt und wandelt sich in einen bindegewebigen Strang um.
Wenn dieser Verschlussprozess nicht oder nur unvollständig stattfindet, kann man Überreste dieses Ganges finden. In unterschiedlichen Ausprägungen zeigt sich entweder ein offene Verbindung (Urachusfistel), eine flüssigkeitsgefüllte Blase (Urachuszyste) oder ein offener Gang vom Nabel ausgehend ohne offene Verbindung zur Blase (Urachussinus).
Diagnostik- und Therapiekonzept
Wenn Ihr Kinderarzt Ihr Kind mit Verdacht auf eine Urachusfistel in unsere Sprechstunde schickt, dann ist in der Regel ein nässender Nabel, ein Granulom am Nabel oder eine unklare Schwellung unterhalb des Nabels aufgefallen. Die Diagnose ist entsprechend meist klinisch zu treffen. In vielen Fällen ist eine Sonographie hilfreich. Manchmal kann auch eine Röntgen-Untersuchung mit Kontrastmittel Informationen liefern.
Die Behandlung erfolgt durch eine kleine Operation, die in der Regel durch einen kosmetisch unauffälligen Schnitt im Bereich des Nabels durchgeführt werden kann. In manchen Fällen kann es auch hilfreich sein, „laparoskopisch“ den Bauch von innen zu beurteilen. Diese Details werden abhängig von den erhobenen Befunden mit Ihnen vor der Operation besprochen.
Nachsorge
- Eine spezielle kinderchirurgische Nachsorge ist zunächst nicht nötig.
- Wir verwenden für die Hautnähte ausschließlich selbstauflösendes Fadenmaterial, sodass ein Fadenzug entfällt.
- Eine Wundkontrolle sollte durch Ihren Kinderarzt bzw. einweisenden Arzt im Verlauf von 5 Tagen nach Entlassung erfolgen.
- Duschen ist ab dem 5. postoperativen Tag erlaubt.
- Sollten Fragen zur Operation oder Beschwerden auftreten, können Sie jederzeit einen Termin in unserer kinderchirurgischen Allgemeinsprechstunde vereinbaren (Terminvereinbarung über unser Sekretariat unter der Telefonnummer 09131 – 85 32923 oder per Mail unter kinderchirurgie@uk-erlangen.de).
Zwerchfellhernie
Das Zwerchfell trennt die Bauchhöhle von den Brusthöhlen. Eine Zwerchfellhernie ist eine angeborene Lücke im Zwerchfell, sodass während der Entwicklung Bauchorgane (z.B. Darmschlingen, Magen, Milz) in die Brusthöhle verlagert werden können. Diese angeborene Fehlbildung kommt bei etwa 3 von 10000 Neugeborenen vor, meistens ist die linke Seite betroffen. Hierdurch kommt es zu einem unterschiedlich starken Minderwachstum der Lunge auf der betroffenen Seite. Das Ausmaß der begleitenden Lungenschädigung ist ein wichtiger Faktor für die Schwere der Erkrankung. Aufgrund der Unterwicklung der Lunge benötigen viele Patienten nach der Geburt Unterstützung bei der Atmung. Im schlimmsten Fall ist ein kompletter, maschineller Ersatz der Lunge in Form einer ECMO („Extracorporalen Membran Oxygenierung“) notwendig, welche durch unsere Kinderherzchirurgen angelegt werden kann. Insgesamt ist die angeborene Zwerchfellhernie eine schwere und im Einzelfall sogar lebensbedrohliche Erkrankung.
Diagnostik- und Therapiekonzept
Meistens wird eine Zwerchfellhernie bereits während der Schwangerschaft im Rahmen der Vorsorge-Ultraschalluntersuchungen entdeckt. In der Regel erfolgt dann noch eine weitere Bildgebung mittels Magnetresonanztomographie, um das Ausmaß der Lungenschädigung abschätzen zu können. Im Rahmen der Vorsorge-Untersuchungen in der Frauenklinik wird bereits ein Beratungsgespräch mit den werdenden Eltern und jeweils einem Vertreter der Kinderchirurgie und der Neugeborenen-Intensivstation durchgeführt.
Nach der Geburt wird das Kind auf unserer Neugeborenen-Intensivstation betreut. Ein Röntgen des Brustkorbs bestätigt die Diagnose. Hat das Kind Probleme mit der Atmung, wird eine bedarfsgerechte Atemunterstützung eingeleitet. Das Kind wird zunächst stabilisiert und nach weiteren Fehlbildungen gesucht.
Nach ein paar Tagen erfolgt die operative Verlagerung der Organe in die Bauchhöhle und der Verschluss der Lücke im Zwerchfell. Dies kann entweder über eine minimal-invasive Brustkorbspiegelung („Thorakoskopie“) oder über einen Bauchschnitt durchgeführt werden.
Bei der minimal-invasiven Brustkorbspiegelung werden über 3-4 kleine Schnitte (2-3mm) Arbeitshülsen (Trokare) in den Brustkorb eingebracht. Über diese Arbeitshülsen werden dann eine Kamera und die Operationsinstrumente eingeführt. Damit können unter Kamerasicht die Organe in die Bauchhöhle verlagert und die Lücke im Zwerchfell zugenäht werden.
Bei der offenen Operation gelingt der Zugang zum Zwerchfell durch einen einzelnen, längeren Schnitt im Oberbauch der betroffenen Seite. Danach erfolgt wie bei der minimal-invasiven Technik die Verlagerung der Organe in die Bauchhöhle und der Verschluss der Zwerchfelllücke.
Gelingt ein direkter Verschluss der Lücke nicht, kann eine künstliche Membran (z.B. Gore-Tex Patch) in die Rest-Lücke eingenäht werden. Nach der Operation wird zur Ableitung der Wundsekrete eine Drainage in die Brusthöhle gelegt.
Nachsorge
Nach der Operation wird Ihr Kind für einige Tage bis Wochen weiter auf unserer Neugeborenen-Intensivstation betreut, bis ein selbständiges Atmen sicher möglich ist. Die eingelegte Drainage kann meist nach wenigen Tagen entfernt werden. Die verwendeten Fäden sind selbstauflösend und müssen nicht gezogen werden. Nach der Entlassung nach Hause erfolgt die weitere Betreuung zunächst durch den niedergelassenen Kinderarzt. Bei Problemen oder Beschwerden und auch zu regelmäßigen Verlaufskontrollen erfolgen die Vorstellungen im Rahmen der kinderchirurgischen Sprechstunde.